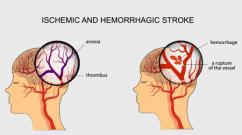
Косое или поперечное положение плода. Поперечное и косое положение плода. Факторы, способствующие возникновению неправильного положения плода
Поперечное положение плода не является естественным. Но так ли опасно данное состояние, что нужно делать беременной, а что, наоборот, запрещено, а также можно ли повлиять на изменение малышом положения, рассмотрим подробнее.
Правильное расположение плода и виды отклонений
В норме ребёнок во время родов располагается головой вниз, лицом к позвоночнику. Это оптимальное положение, при котором родовые травмы наименее вероятны.
Малыш не сразу принимает верное положение - пока в матке достаточно места, он активно переворачивается, кувыркается. Но чем ближе к родам, тем меньше остаётся места для «манёвров». Как правило, к 32–34 неделям плод занимает верное положение. Но если малыш не принял верную позу в этот срок, не стоит паниковать. Плод может перевернуться и в 35 недель, и даже непосредственно в день родов.
Наиболее часто встречающиеся неправильные положения плода - тазовое и поперечное. Реже случается диагональное.
Поперечное расположение ребёнка - ситуация, когда плод лежит поперёк брюшной стенки, лицом к животу либо к позвоночнику мамы. При этом его продольная ось находится под углом в 90° к оси матки.
Поперечное положение в родах встречается в 1–2% беременностей, случаев же поперечного размещения малыша до 32 недель и впоследствии изменивших положение на правильное тазовое - более 30%.
Причины поперечного расположения плода
 Одной из причин поперечного положения плода является слишком большое или же недостаточное количество околоплодных вод
Одной из причин поперечного положения плода является слишком большое или же недостаточное количество околоплодных вод Как и любая другая патология, поперечное положение ребёнка имеет свои причины. Они связаны как с аномалиями со стороны материнского организма, так и с патологиями плода.
Аномалии количества амниотической жидкости
Как слишком большое, так и недостаточное количество околоплодных вод может приводить к тому, что ребёнок займёт неправильное положение.
Многоводие (объём околоплодных вод 2 и более литров) мешает малышу развернуться в верную сторону из-за образования слишком большого свободного пространства. Такие малыши часто меняют своё расположение, могут незадолго до родов изменить верное размещение на неправильное и наоборот.
Маловодие (объём жидкости менее 60 мл) также является препятствием для тазового положения, поскольку происходит сдавливание малыша стенками матки. Вследствие этого плод занимает вынужденное положение, уменьшающее давление.
Пониженный тонус маточных стенок и дряблые мышцы брюшного пресса
В норме матка имеет форму перевёрнутой груши с упругими и эластичными стенками. Такой орган выдерживает нагрузку растущего плода, препятствуя провисанию.
Но нередко случается так, что мышцы слабые, и тогда они растягиваются, вместо того чтобы поддерживать плод. В этом случае малышу труднее занять правильное вертикальное положение.
Слабость мышц брюшного пресса и маточных стенок чаще всего наблюдается у повторно рожающих женщин, поскольку данные органы уже имели нагрузку и могли до конца не восстановиться.
Патологии прикрепления плаценты
На расположение малыша поперёк полости матки может оказывать также неправильно прикрепленная плацента. Когда детское место находится внизу, полностью или частично перекрывая вход в матку, оно «занимает» то пространство, где в норме должна располагаться головка малыша. В этом случае ребёнок ищет наиболее комфортное положение, занимая поперечное предлежание.
Аномалии матки
К новообразованиям, оказывающим влияние на расположение плода, относят следующие патологии:
- полипы;
- аденомы;
- фиброзные образования.
Как правило, беременности данные явления не угрожают, поэтому врачи чаще всего принимают решение оставить образования до родов. Но именно они и являются причиной таких патологий, как маточные кровотечения и неправильное расположение плода в матке.
Гораздо чаще встречающейся причиной поперечного положения плода становится повышенный тонус матки. Этот диагноз ставится более чем в 50% беременностей и требует от будущей мамы тщательного соблюдения охранительного режима.
Нюансы строения матки и таза
Гораздо реже - не более 1–2% беременностей - осложнены патологиями строения матки. Сравнительно чаще - в 10–15% – аномалиями тазовых костей.
К таким особенностям относятся следующие состояния:
- - имеющая разделение перегородкой в верхней части;
- седловидная матка (матка с перегородкой) - обладающая прогибом в области дна;
- клинически узкий таз - когда тазовое кольцо оказывается меньше головки малыша.
 Патологии в строении матки являются препятствием к правильному расположению плода
Патологии в строении матки являются препятствием к правильному расположению плода Такие патологии физически не позволяют плоду занять правильное положение. Как правило, о данных состояниях женщина знает задолго до беременности и на всем протяжении «интересного положения» находится на постоянном контроле врача.
Патологии и особенности развития ребёнка
К особенностям и патологиям плода, мешающим ему занять верное тазовое положение, относятся:
- большой вес (крупный плод);
- гидроцефалия (скопление жидкости в головном мозге);
- анэнцефалия (недоразвитие левого либо правого полушария).
В случае обнаружения таких состояний беременной в большинстве случаев предлагается родоразрешение путём планового кесарева сечения.
Диагностика поперечного положения ребёнка в матке
Существуют следующие способы диагностики поперечного положения плода:
- Визуальный осмотр. Данный метод наиболее информативен на поздних сроках беременности, когда плод достаточно крупный. При поперечном положении плода живот выглядит круглым либо поперечно овальным, в отличие от продольно овального при правильном положении.
- Пальпация. Также наружный метод осмотра, при котором врач кладет одну руку на голову малыша, другую на область ножек.
- Аускультация, или прослушивание сердцебиения плода. Производится посредством стетоскопа. При поперечном положении сердцебиение будет прислушиваться в области пупка.
- УЗИ. Самый информативный метод исследования, во время которого специалист не только устанавливает факт поперечного положения, но и оценивает состояние плода.
Риски при поперечном расположении плода
Поскольку в норме матка имеет грушевидную форму, вытянутую вертикально, поперечное положение малыша создаёт значительную нагрузку на её стенки. Страдает и позвоночник от неравномерно распределённой нагрузки.
Выделяют следующие осложнения, к которым может привести поперечное положение:
- маточные кровотечения и разрывы;
- роды раньше срока с разрывом плодного пузыря и отхождением вод;
- гипоксия плода в родах в случае излития околоплодных вод;
- выпадение какой-либо части тела ребёнка - ноги, руки, плеча, либо же пуповины;
- смерть матери или ребёнка.
Именно поэтому так важно при неверном положении малыша избегать как физических, так и эмоциональных нагрузок.
Поперечное положение двойни
 Близнецы достаточно редко занимают поперечное положение - не более чем в 5% всех беременностей
Близнецы достаточно редко занимают поперечное положение - не более чем в 5% всех беременностей Несмотря на то что двоим малышам в матке всегда не хватает места, достаточно редко случается так, что один из детей занимает поперечное положение - всего в 1–2% беременностей.
Оптимальными и наиболее вероятными вариантами размещения двоих малышей считаются двойное либо поза «валетом», когда один плод находится в головном положении, другой - в тазовом.
Когда поперечное положение всё же занимают малыши, причём это наблюдается у обоих детей, родоразрешение проводится методом планового кесарева сечения.
В случае, когда один плод занимает продольное, а другой - поперечное положение, малыш из правильного положения может родиться самостоятельно, а для второго того чтобы спасти второго ребёнка, как правило, применяется экстренное кесарево сечение.
Гимнастика для переворота поперечно лежащего малыша
 Коленно-локтевая поза - безопасное и эффективное упражнение при поперечном положении плода
Коленно-локтевая поза - безопасное и эффективное упражнение при поперечном положении плода Выполняется данная зарядка между приёмами пищи. После еды должно пройти не менее часа. В процессе занятия важно пребывать в спокойном состоянии и позитивном настроении, не торопиться. При малейшем ощущении дискомфорта занятие необходимо прекратить и обратиться к врачу.
Алгоритм выполнения первого упражнения:
- Расположиться на упругой поверхности (если это кровать, то с матрасом, который не сильно прогибается) на левом боку.
- Лежать в указанной позе 8–10 минут, после чего сделать глубокий вдох и медленно перевёрнуться на правый бок.
- Через 8–10 минут снова глубоко вздохнуть и перевернуться обратно на левый бок.
- Упражнение выполнять 3–4 раза в день по 4–5 переворотов.
Второе упражнение заключается в следующем: лёжа на спине, положить под поясницу и ноги подушки так, чтобы ноги оказались выше на 25–30 сантиметров. Лежать в таком положении 10–15 минут 2–3 раза в день.
Особо выделим упражнение «коленно-локтевая поза». Это универсальное положение, которое помогает справиться и с гипертонусом, и с неправильным положением плода, и даже улучшает состояние малыша при неправильно прикреплённой плаценте. Упражнение статичное: встать в указанное положение и находиться в нём 15–20 минут ежедневно, 2–3 раза в сутки.
Автор данной статьи также столкнулась с такой патологией, как поперечное положение, усугубленное сопровождающим всю беременность гипертонусом матки. И врач порекомендовала при любой возможности делать статичное упражнение «коленно-локтевая поза». Главное, после его выполнения не вскакивать и не бежать делать «срочные дела» – необходимо полежать 30–40 минут. Я прилежно выполняла указание, в среднем получалось делать 4–5 раз в день.
Второй совет от врача, помогающий плоду принять правильное положение, касался сна: спать надо на том боку, где находится головка малыша. По словам гинеколога, такое неудобное положение, возможно, также повлияет на его перемещение в «правильную» сторону.
Помимо врачебного совета, сестра порекомендовала действие из категории «хотите-верьте, хотите-нет»: пусть папа малыша поговорить с ним, попросит кроху перевернуться. Смешной и странный совет, но чтобы быть уверенной, что я сделала все, что могла, я попросила мужа «поговорить» с малышом накануне УЗИ. И с удивлением услышала, что плод занял верное положение, головкой вниз. Что оказало влияние - зарядка или «разговор» с папой, не смогу сказать, но факт остаётся фактом: малыш переместился из поперечного положения в головное.
Комплекс упражнений по Грищенко и Шулешовой
- Исходное положение лёжа на боку. Располагаться необходимо на той стороне, где находятся ножки плода. Подтянуть к себе ноги и находиться в таком положении 5–10 минут. После чего перевернуться на другой бок, так же подтянуть ноги и лежать ещё в течение 5–10 минут.
- Лечь на правый бок сначала согнуть, а затем выпрямить. Повторить упражнение 5–10 раз. Затем перевернуться на другой бок и повторить упражнение 5–10 раз.
- Исходное положение сидя на твёрдой поверхности. Согнуть ногу в колене и притянуть её к себе. Необходимо делать упражнение с той стороны, где находятся ножки плода. Согнув ногу, сделать ею полукруг, притянув к животу. Глубоко вдохнуть и вдохнуть и медленно вернуть ногу в исходное положение.
 Наружный поворот плода - опасный метод, применяемый в исключительных случаях
Наружный поворот плода - опасный метод, применяемый в исключительных случаях Наружный поворот плода - очень опасная, травматичная процедура, во время которой врач руками надавливает на живот с целью развернуть плод. Поскольку врач не может видеть точное расположение плода и его конечностей, данная манипуляция не считается безопасносным и эффективным способом развернуть ребенка. Проводится данная манипуляция только в условиях стационара, поскольку очень часто случаются такие осложнения, как разрыв матки, кровотечение или отслойка плаценты. На сегодняшний день данная операция запрещена во многих европейских странах. В России она не является запрещенной, но проводится очень редко и в исключительных случаях. Гораздо более безопасным методом является .
Роды при поперечном положении плода
Наиболее безопасным методом родоразрешения для плода является плановое кесарево сечение.
Неправильным положением плода называют клиническую ситуацию, когда ось плода пересекает ось матки.
КОД ПО МКБ-10
O32.8 Другие формы неправильного предлежания плода, требующие предоставления медицинской помощи матери.
ЭПИДЕМИОЛОГИЯ
Неправильное положение плода обнаруживают с частотой 1:200 родов (0,5–0,7%), причём у многорожавших в 10 разчаще, чем у первородящих.
КЛАССИФИКАЦИЯ
К неправильным положениям плода относят поперечные и косые положения. Поперечным положением (situstransversus) называют клиническую ситуацию, при которой ось плода пересекает ось матки под прямым углом, акрупные части плода расположены выше гребней подвздошных костей (рис. 52-18).
Рис. 52-18. Поперечное положение плода. Первая позиция, передний вид.
Косым положением (situs obliquus) называют клиническую ситуацию, при которой ось плода пересекает ось матки подострым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза(рис. 52-19). Косое положение считают переходным состоянием: во время родов оно превращается в продольное либов поперечное.

Рис. 52-19. Косое положение плода. Первая позиция, передний вид.
Позицию плода при неправильных положениях определяют по головке: если она расположена слева от срединной линии тела беременной - первая позиция, если справа - вторая. Вид, как и при продольном положении плода, определяют по спинке: если она обращена кпереди - передний вид, кзади - задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
ЭТИОЛОГИЯ
Причины возникновения поперечного или косого положения плода разнообразны. Сюда относят понижение тонуса матки и дряблость мускулатуры передней брюшной стенки. Другие причины неправильных положений плода: многоводие, при котором плод чрезмерно подвижен, многоплодие, двурогая матка, предлежание плаценты, опухоли матки и придатков, расположенные на уровне входа в таз или в его полости, узкий таз.
КЛИНИЧЕСКАЯ КАРТИНА
Поперечное и косое положение плода устанавливают, основываясь на данных осмотра беременной, пальпации живота, влагалищного исследования. При осмотре обращают внимание на необычную поперечнорастянутую форму живота. Матка имеет не удлинённо- овальную, а шарообразную форму, так как растянута поперёк. При пальпации предлежащую часть плода определить не удаётся; головка прощупывается слева (рис. 52-20) или справа от срединной линии тела беременной. При многоплодии, многоводии, резком напряжении матки не всегда возможно определить положение и позицию плода.

Рис. 52-20. Поперечное положение плода. I позиция, передний вид; период раскрытия, плодный пузырь цел.
ДИАГНОСТИКА
Окончательный диагноз ставят на основании УЗИ. Влагалищное исследование во время беременности и в первомпериоде родов не даёт чётких результатов. Исследование следует производить очень осторожно, так как вскрытиеплодных оболочек и излитие вод при неполном раскрытии маточного зева значительно ухудшает прогноз родов. Привлагалищном исследовании после излития вод и раскрытия зева на 4 см и больше прощупывают бок плода (рёбра,межрёберные промежутки), лопатку, подмышечную впадину, иногда локти или кисть ручки. При выпадении из половой
щели ручки диагноз поперечного положения не вызывает сомнений.
ПРИМЕРЫ ФОРМУЛИРОВКИ ДИАГНОЗА
·Беременность 36 нед. Поперечное положение плода. I позиция, передний вид.
·Беременность 39–40 нед. Преждевременное излитие вод. Косое положение плода.
·Первый период срочных родов. Поперечное положение плода. II позиция, задний вид.
ТЕЧЕНИЕ БЕРЕМЕННОСТИ И РОДОВ
Беременность протекает без особенностей, но чаще происходят преждевременные роды. При отсутствии медицинской помощи роды сопровождаются рядом серьёзных и крайне опасных для жизни матери и плода осложнений (раннее излитие вод, выпадение мелких частей плода, возникновение запущенного поперечного положения плода, разрыв матки, смерть матери и плода). Раннее излитие вод происходит в результате чрезмерного напряжения нижнего полюса плодного яйца, что обусловлено отсутствием разделения ОВ на передние и задние. При раннем излитии вод роды протекают длительно. Стремительное излитие вод часто приводит к выпадению пуповины или ручки плода, потере подвижности плода (запущенное поперечное положние). Выпадение пуповины при поперечном положении плода может·привести к инфицированию, развитию хориоамнионита, гипоксии плода.
Выпадение ручки повышает опасность восходящей инфекции во время родов.
Запущенное поперечное положение плода нередко сопровождается вколачиванием во вход таза плечика плода.
Таким образом, большая часть плода находится в полости растянутого нижнего маточного сегмента и шейки матки.
Плод совершенно неподвижен в матке; возникает очень опасная ситуация - запущенное поперечное положениеплода (рис. 52-21).

Рис. 52-21. Запущенное поперечное положение плода, выпадение правой ручки, перерастяжение матки, угрожающийразрыв матки.
При запущенном поперечном положении плода и продолжающейся родовой деятельности возможен разрыв матки.
Смерть роженицы может наступить вследствие разлитого перитонита или сепсиса. Генерализованная инфекция возникает в результате длительного течения родов, обусловленного вторичной слабостью родовых сил, ранним излитием вод; плод погибает от гипоксии.
Крайне редко роды при поперечном положении плода заканчиваются самопроизвольно путём самоизворота (evolutio foetus spontanea), или рождения плода сдвоенным туловищем (рагtus соnduplicatio corporis). Подобный исход родов возможен как исключение при сильных схватках, глубоко недоношенном или мёртвом мацерированном плоде.
Механизм самоизворота следующий: головка плода задерживается выше пограничной линии таза, в полость таза вколачивается одно плечико; шейка плода резко растягивается и из половой щели рождается плечико, за ним, соскальзывая мимо головки, туловище, таз и ножки плода и, наконец, головка. При родах сдвоенным туловищем первым рождается плечико, затем туловище и головка, вдавленная в живот, а далее таз плода и ножки.
ВЕДЕНИЕ БЕРЕМЕННОСТИ ПРИ НЕПРАВИЛЬНЫХ ПОЛОЖЕНИЯХ ПЛОДА
Ведение беременности имеет целью своевременное предупреждение и устранение тех осложнений, которые могут возникнуть при поперечном положении плода. При сроке беременности 35–36 нед положение плода становится стабильным, поэтому при диагнозе поперечного положения необходимо принять решение о дальнейшем ведении беременной и сообщить ей об этом. Беременную следует госпитализировать в родильный дом не позже 36–37 нед беременности; ей необходимо объяснить, что своевременная госпитализация способствует благоприятному исходу родов. В родильном доме беременную тщательно обследуют, проводят психопрофилактическую подготовку к родам; необходимо предупредить женщину, что о начале схваток или излитии вод нужно немедленно сообщить дежурному врачу (акушерке).
Операцию исправления поперечного положения плода наружными приёмами (наружный поворот на головку), ранее широко применявшуюся на 35–36-й нед беременности, в настоящее время применяют редко. Эффективность такой операции невысока, плод часто вновь занимает поперечное положение, так как причина патологии не устранена. В ряде случаев операция поворота приводит к тяжёлым осложнениям (отслойка плаценты, разрыв матки, гипоксия плода).
КОРРИГИРУЮЩАЯ ГИМНАСТИКА
При сроке беременности 29–34 нед следует назначить беременной комплекс специальных упражнений, способствующих повороту плода в головное предлежание. Корригирующие упражнения выполняют при отсутствии противопоказаний (рубец на матке, признаки прерывания беременности, миома, кровянистые выделения, декомпенсированные пороки сердца и др.) под непосредственным наблюдением врача женской консультации. Можно использовать схему, предложенную И.Ф. Диканем (беременная лёжа поворачивается попеременно на правый и левый бок, лежит после каждого поворота 10 мин; процедуру повторяют 2–3 раза, занятия проводят 3 раза в день). Ряд авторов успешно применяют систему корригирующих упражнений, разработанную И.И. Грищенко и А.Е. Шулешовой. Система состоит из упражнений, обеспечивающих ритмичное сокращение мышц брюшного пресса и туловища в сочетании с ритмичным и глубоким дыханием.
При положительном результате занятия прекращают. Для закрепления создавшегося головного предлежания к бандажу прикрепляют продольные валики. Пояс с валиками беременная носит до полной стабилизации головного предлежания (головка прижата ко входу в малый таз).
В случае безуспешности занятий врач стационара решает вопрос о наружном повороте, если нет противопоказаний.
ВЕДЕНИЕ РОДОВ ПРИ НЕПРАВИЛЬНЫХ ПОЛОЖЕНИЯХ ПЛОДА
Роды при поперечном положении не могут завершиться самопроизвольно (самоповорот и самоизворот наблюдаются очень редко. При поперечном положении плода обоснованным методом родоразрешения нужно считать только брюшностеночное КС в плановом порядке.
При косом положении плода роженицу укладывают на бок, соответствующий нахождению крупной части в подвздошной области. При опускании тазовый конец плода нередко занимает продольное положение. Если положение роженицы «на боку» не исправляет косого положения плода, вопрос должен быть также решён в пользу КС.
Ведение родов естественным путём при поперечном положении и операция поворота плода на ножку допустимы только при глубоко недоношенном плоде либо при родах двойней, когда второй плод лежит в поперечном положении.
Если роженица поступает в родильный дом с запущенным поперечным положением вне зависимости от состояния плода производят КС.
Среди причин формирования неправильных положений плода основное значение принадлежит снижению тонуса мускулатуры матки, изменению формы матки, чрезмерной или резко ограниченной подвижности плода. Такие условия создаются при аномалиях развития и опухолях матки, аномалиях развития плода, предлежании плаценты, многоводии, маловодии, многоплодной беременности, дряблости передней брюшной стенки, а также при состояниях, которые затрудняют вставление предлежащей части плода во вход в малый таз, например при опухолях нижнего сегмента матки или при значительном сужении размеров таза. Аномальное положение, особенно косое, может быть временным.
Как распознать неправильное положение плода?
Поперечное и косое положение плода в большинстве случаев диагностируют без особых трудностей. При осмотре живота обращает на себя внимание форма матки, которая вытянута в поперечном направлении. Окружность живота всегда превышает норму для соответствующего срока беременности, при котором проводится обследование, а высота стояния дна матки всегда меньше нормы. При использовании приемов Леопольда получают следующие данные:
- в дне матки отсутствует какая-либо крупная часть плода, которую обнаруживают в боковых отделах матки: с одной стороны - круглую плотную (головку), с другой стороны - мягкую (тазовый конец);
- предлежащая часть плода над входом в малый таз не определяется;
- сердцебиение плода лучше всего прослушивается в области пупка;
- позицию плода определяют по головке: при первой позиции головка определяется по левую сторону, при второй - по правую;
- вид плода распознают по спинке: спинка обращена вперед - передний вид, спинка назад - задний. Если спинка плода повернута вниз, то имеет место неблагоприятный вариант: при нем создаются неблагоприятные условия для экстракции плода.
Влагалищное исследование, сделанное во время беременности или в начале родов при целом плодовом пузыре, не дает много информации. Оно лишь подтверждает отсутствие предлежащей части. После излития околоплодных вод при достаточном раскрытии шейки матки (4-5 см) можно определить плечо, лопатку, остистые отростки позвонков, паховую впадину.
УЗИ - наиболее информативный метод диагностики, который позволяет определить не только неправильное положение, но и ожидаемую массу тела плода, положение головки, локализацию плаценты, количество околоплодных вод, обвитие пуповиной, наличие аномалии развития матки и ее опухоли, аномалии развития плода и т. п.
Течение и тактика ведения беременности
Беременность при неправильном положении плода проходит без особых отклонений от нормы. Повышается риск преждевременного излития околоплодных вод, особенно в III триместре.
Предварительный диагноз неправильного положения плода устанавливают в сроке беременности 30 нед., окончательный - в 37-38 нед. Начиная с 32-й недели частота самопроизвольного поворота резко уменьшается, поэтому коррекцию положения плода целесообразно проводить именно после этого срока беременности.
В женской консультации в сроке 30 нед. для активации самоповорота плода на головку беременной необходимо рекомендовать корригирующую гимнастику: положение на стороне, противоположной позиции плода; коленно-локтевое положение по 15 мин 2-3 раза в сутки. С 32-й по 37-ю неделю назначают комплекс корригирующих гимнастических упражнений по одной из существующих методик.
Противопоказаниями к выполнению гимнастических упражнений являются угроза преждевременных родов, предлежание плаценты, низкое прикрепление плаценты, анатомически узкий таз II-III степени. Не проводят в условиях женской консультации наружный профилактический поворот плода на головку.
Наружный поворот плода на головку
Дальнейшая тактика ведения беременности заключается в выполнении попытки наружного поворота плода на головку при доношенной беременности и дальнейшей индукции родов или выжидательном ведении беременности и попытке поворота плода с началом родов, если его неправильное положение сохранится, В большинстве случаев при выжидательной тактике ведения беременности плоды, которые имели неправильное положение, располагаются продольно к началу родов. Только меньше 20 % плодов, которые располагались поперечно до 37 нед. беременности, остаются в таком положении к началу родов. В сроке 38 нед. определяют необходимость госпитализации в акушерский стационар III уровня по таким показаниям: наличие отягощенного акушерско-гинекологического анамнеза, осложненное течение данной беременности, экстрагенитальная патология, возможность проведения внешнего поворота плода. В акушерском стационаре с целью уточнения диагноза проводят УЗИ, оценивают состояние плода (БПП, по необходимости проводят допплерометрию), определяют возможность проведения внешнего поворота плода на головку, готовность женского организма к родам.
План ведения родов разрабатывает консилиум врачей при участии анестезиолога и неонатолога и согласовывает его с беременной. В случае доношенной беременности в стационаре III уровня к началу родов возможно проведение наружного поворота плода на головку при наличии информированного согласия беременной. Наружный поворот плода на головку в случае доношенной беременности приводит к увеличению числа физиологических родов в головном предлежании.
Проведение наружного поворота на головку при доношенной беременности дает возможность чаще осуществиться спонтанному повороту плода. Таким образом, ожидание срока родов уменьшает число ненужных попыток наружного поворота. При доношенной беременности в случае возникновения осложнений поворота можно выполнить экстренное абдоминальное родоразрешение зрелым плодом. После успешного наружного поворота на головку реже встречаются обратные спонтанные повороты. Недостатками внешнего поворота плода при доношенной беременности является то, что его проведению может помешать преждевременный разрыв плодного пузыря или роды, которые начались до запланированной попытки осуществления этой процедуры. Использование токолитиков при наружном повороте снижает уровень неудач, облегчает проведение процедуры и предупреждает развитие брадикардии у плода. Эти преимущества применения токолитиков следует сопоставлять с их возможным побочным эффектом относительно сердечно-сосудистой системы матери. Следует отметить, что риск осложнений при проведении наружного поворота уменьшается, так как процедура происходит непосредственно в родовом отделении с беспрерывным мониторингом состояния плода.
Условия для проведения наружного поворота
предполагаемая масса тела плода
Противопоказания к проведению наружного поворота
Осложненное течение беременности на момент принятия решения о наружном повороте (кровотечение, дистресс плода, преэклампсия), отягощенный акушерско-гинекологический анамнез (привычное невынашивание, перинатальные потери, бесплодие в анамнезе), много- или маловодие, многоплодная беременность, анатомически узкий таз, наличие рубцовых изменений влагалища или шейки матки, предлежание плаценты, тяжелая экстрагенитальная патология, рубец на матке, спаечная болезнь, аномалии развития плода, аномалии развития матки, опухоли матки и ее придатков.
Техника
Врач сидит с правой стороны (лицом к лицу беременной), одну руку располагает на головке плода, вторую - на его тазовом конце. Осторожными движениями головку плода постепенно смещает ко входу в малый таз, а тазовый конец - ко дну матки.
Осложнения при проведении наружного поворота
Ппреждевременная отслойка нормально расположенной плаценты, дистресс плода, разрыв матки. В случае осторожного и квалифицированного выполнения внешнего поворота плода на головку частота осложнений не превышает 1 %.
Течение и тактика ведения родов при поперечном положении плода
Роды в поперечном положении являются патологическими. Спонтанное родоразрешение через естественные родовые пути жизнеспособным плодом невозможно. Если роды начинаются дома и за роженицей нет достаточного наблюдения, то осложнения могут начаться уже в первый период. При поперечном положении плода нет деления околоплодных вод на передние и задние, поэтому часто наблюдается несвоевременное излитие околоплодных вод. Это осложнение может сопровождаться выпадением петель пуповины или ручки плода. Лишенная околоплодных вод матка плотно облегает плод, формируется запущенное поперечное положение плода. При нормальной родовой деятельности плечо плода все глубже опускается в полость малого таза. Нижний сегмент перерастягивается, контракционное кольцо (граница между телом матки и нижним сегментом) поднимается вверх и занимает косое положение. Появляются признаки угрожающего разрыва матки и при отсутствии адекватной помощи может произойти ее разрыв.
Во избежание подобных осложнений за 2-3 нед до ожидаемых родов беременную направляют в акушерский стационар, где ее обследуют и готовят к завершению беременности.
Единственным способом родоразрешения при поперечном положении плода, который обеспечивает жизнь и здоровье матери и ребенка, является операция кесарева сечения в сроке 38-39 нед.
Классический акушерский поворот плода на ножку
Раньше часто применялась операция классического наружно-внутреннего поворота плода на ножку с последующим извлечением плода. Но она дает много неудовлетворительных результатов. На сегодня при живом плоде ее проводят лишь в случае рождения второго плода при двойне. Следует отметить, что операция классического акушерского поворота плода на ножку очень сложная и потому, учитывая тенденции современного акушерства, выполняется очень редко.
Условия для операции акушерского классического поворота
- полное раскрытие шейки матки;
- достаточная подвижность плода;
- соответствие между размерами головки плода и таза матери;
- плодный пузырь целый или воды только что отошли;
- живой плод средних размеров;
- точное знание положения и позиции плода;
- отсутствие структурных изменений в матке и опухолей в области влагалища;
- согласие роженицы на поворот.
Противопоказания к выполнению операции акушерского классического поворота
- запущенное поперечное положение плода;
- угрожающий, начавшийся или состоявшийся разрыв матки;
- врожденные недостатки развития плода (анэнцефалия, гидроцефалия и др.);
- неподвижность плода;
- узкий таз (II-IV степени сужения);
- маловодие;
- большой или гигантский плод;
- рубцы или опухоли влагалища, матки, малого таза;
- опухоли, препятствующие естественному родоразрешению;
- тяжелые экстрагенитальные заболевания;
- тяжелая преэклампсия.
Подготовка к операции включает мероприятия, необходимые для вагинальных операций. Беременную укладывают на операционный стол в положении на спине с согнутыми в тазобедренных и коленных суставах ногами. Опорожняют мочевой пузырь Проводят дезинфекцию внешних половых органов, внутренних поверхностей бедер и передней брюшной стенки, живот накрывают стерильной пеленкой. Руки акушера обрабатываются как для полостной операции. С помощью внешних приемов и влагалищного обследования подробно изучают положение, позицию, вид плода и состояние родовых путей. В случае, если околоплодные воды целы, плодный пузырь разрывают непосредственно перед проведением поворота. Комбинированный поворот следует выполнять под глубоким наркозом, который должен обеспечить полноценное расслабление мышц,
Этап I
В матку может быть введена любая рука акушера, однако более легко выполняется поворот при введении руки, одноименной позиции плода: при первой позиции - левой руки, а при второй - правой. Кисть руки вводят в виде конуса (пальцы вытянуты, концы их прижимаются друг к другу). Второй рукой разводят половую щель. Сложенную внутреннюю руку вводят во влагалище в прямом размере выхода из малого таза, потом легкими винтообразными движениями переводят из прямого размера в поперечный, одновременно продвигаясь к внутреннему зеву. Как только кисть внутренней руки целиком введена во влагалище, внешнюю руку перемещают на дно матки.
Этап II
Продвижению руки в полости матки может препятствовать плечико плода (при поперечном положении) или головка (при косом положении плода). При этом необходимо внутренней рукой переместить головку плода в сторону спинки или захватить плечико и осторожно отодвинуть его в сторону головки.
Этап III
Выполняя III этап операции, следует помнить, что на сегодня принято делать поворот на одну ножку. Неполное ножное предлежание плода является более благоприятным для течения родового акта, чем полное ножное, так как согнутая ножка и ягодицы плода представляют более объемную часть, которая лучше подготавливает родовые пути для прохождения последующей головки. Выбор ножки, которую следует захватить, определяется видом плода. При переднем виде захватывается нижняя ножка, при заднем - верхняя. В случае соблюдения этого правила поворот завершается в переднем виде плода. Если ножка избрана неправильно, то рождение плода будет происходить в заднем виде, что потребует поворота в передний вид, так как роды в заднем виде при тазовых предлежаниях через естественные родовые пути невозможны. Существуют два способа отыскивания ножки: короткий и длинный. При первом рука акушера продвигается непосредственно со стороны животика плода к тому месту, где приблизительно находятся ножки плода. Более точным является длинный способ отыскивания ножки. Внутренняя рука акушера постепенно скользит по боковой поверхности туловища плода к седалищной области, дальше к бедру и голени. При этом способе рука акушера не теряет связи с частями плода, что позволяет хорошо ориентироваться в полости матки и правильно отыскивать нужную ножку. В момент отыскивания ножки внешняя рука лежит на тазовом конце плода, стараясь приблизить его к внутренней руке.
После отыскания ножки ее захватывают двумя пальцами внутренней руки (указательным и средним) в области лодыжки или всей кистью. Захват ножки всей кистью является более рациональным, так как ножка при этом крепко фиксируется, а рука акушера не так быстро устает, как при захватывании двумя пальцами. При захвате голени всей кистью акушер располагает вытянутый большой палец вдоль берцовых мышц таким образом, чтобы он достигал подколенной ямки, а другие четыре пальца обхватывают голень спереди, причем голень как бы находится в шине по всей длине, которая предупреждает ее перелом.
Этап IV
Выполняется собственно поворот, который осуществляют путем низведения ножки после ее захвата. Внешней рукой одновременно головку плода перемещают ко дну матки. Тракции проводят в направлении ведущей оси таза. Поворот считается законченным, когда из половой щели выведена ножка до коленного сустава и плод принял продольное положение. После этого, вслед за поворотом, выполняют извлечение плода за тазовый конец.
Ножку захватывают всей рукой, располагая большой палец по длине ножки (по Феноменову), а остальными пальцами охватывая голень спереди.
Затем проводят тракции вниз, можно двумя руками.
Под симфизом появляется область переднего пахового сгиба и крыло подвздошной кости, которая фиксируется, чтобы задняя ягодица могла прорезаться над промежностью. Захваченное двумя руками переднее бедро поднимают вверх, и задняя ножка выпадает самостоятельно; после рождения ягодиц руки акушера располагают таким образом, чтобы большие пальцы размещались на крестце, а остальные - на паховых складках и бедрах, затем тракции проводят на себя, и туловище рождается в косом размере. Плод обращен спинкой к симфизу.
Затем плод поворачивают на 180° и точно так же извлекают вторую ручку. Освобождение головки плода проводят классическим методом.
При выполнении акушерского поворота может возникнуть ряд трудностей и осложнений:
- ригидность мягких тканей родового канала, спазм маточного зева, которые устраняются применением адекватного наркоза, спазмолитиков, эпизиотомии;
- выпадение ручки, выведение ручки вместо ножки. В этих случаях на ручку надевается петля, с помощью которой ручка отодвигается во время поворота в сторону головки;
- разрыв матки является опаснейшим осложнением, которое может возникнуть во время поворота. Учет противопоказаний к выполнению операции,
- обследование роженицы (определение высоты стояния контракционного кольца), применение наркоза являются необходимыми для профилактики этого грозного осложнения;
- выпадение петли пуповины после окончания поворота требует обязательного быстрого извлечения плода за ножку;
- острая гипоксия плода, родовая травма, интранатальная гибель плода - частые осложнения внутреннего акушерского поворота, которые обусловливают в целом неблагоприятный прогноз этой операции для плода. В связи с чем в современном акушерстве классический наружно-внутренний поворот выполняют редко;
- инфекционные осложнения, которые могут возникнуть в послеродовый период, также ухудшают прогноз внутреннего акушерского поворота.
В случае запущенного поперечного положения мертвого плода роды заканчивают путем выполнения плодоразрушающей операции - декапитации. После классического поворота плода на ножку или после плодоразрушающей операции следует провести ручное обследование стенок матки.
Неправильное положение плода — клиническая ситуация, при которой ось плода образует с продольной осью матки прямой или острый угол, предлежащая часть отсутствует.
К неправильным положениям плода относятся поперечные и косые положения.
Поперечное положение – клиническая ситуация, при которой ось плода пересекает ось матки под прямым углом.
Косое положение — клиническая ситуация, при которой ось плода пересекает ось матки под острым углом. При этом нижерасположенная часть плода размещается в одной из подвздошных впадин большого таза. Косое положение является переходным состоянием: во время родов оно превращается либо в продольное, либо в поперечное.
Этиологические факторы:
а) Чрезмерная подвижность плода: при многоводии, многоплодной беременности (второго плода), при гипотрофии или недоношенном плоде, при дряблости мышц передней брюшной стенки у повторнородящих.
б) Ограниченная подвижность плода: при маловодий; крупном плоде; многоплодии; при наличии миомы матки, деформирующей полость матки; при повышенном тонусе матки при угрозе прерывания беременности, при наличии короткой пуповины.
в) Препятствие вставлению головки: предлежание плаценты, узкий таз, наличие миомы матки в области нижнего сегмента матки.
г) Аномалии развития матки: двурогая матки, седловидная матки, перегородка в матке.
д) Аномалии развития плода: гидроцефалия, анэнцефалия.
Диагностика.
1. Осмотр живота . Форма матки вытянутаяв поперечном размере. Окружность живота всегда превышает норму для срока беременности, при котором проводится обследование, а высота стояния дна матки всегда меньше нормы.
2. Пальпация. В дне матки отсутствует какая-либо крупная часть, в боковых отделах матки обнаруживают крупные части (с одной стороны — круглую плотную, с другой — мягкую), предлежащая часть не определяется. Сердцебиение плода лучше всего прослушивается в области пупка.
Позицию плода определяют по головке: при первой позиции головка пальпируется слева, при второй — справа. Вид плода, как обычно, распознают по спинке: спинка обращена кпереди — передний вид, спинка кзади — задний.
3. Влагалищное обследование . В начале родов при целом плодном пузыре малоинформативно, только подтверждает отсутствие предлежащей части. После излития околоплодных вод при достаточном раскрытии зева (4-5 см) можно определить плечико, лопатку, остистые отростки позвонков, подмышечную впадину. По расположению остистых отростков и лопатки определяют вид плода, по подмышечной впадине — позицию: если впадина обращена вправо, то позиция — первая, при второй позиции подмышечная впадина открыта влево.
Течение беременности и родов.
Чаще беременность при поперечных положениях протекает без осложнений. Иногда при повышенной подвижности плода наблюдается неустойчивое положение — частая смена положения (продольное — поперечное – продольное).
Осложнения беременности при поперечном положении плода: преждевременные роды с дородовым излитием околоплодных вод, которое сопровождается выпадением мелких частей плода; гипоксия и инфицирование плода; кровотечение при предлежании плаценты.
Осложнения родов: раннее излитие околоплодных вод; инфицирование плода; формирование запущенного поперечного положения плода – потеря подвижности плода при интенсивном раннем излитии околоплодных вод; выпадение мелких частей плода; гипоксия; перерастяжение и разрыв нижнего сегмента матки.
При выпадении конечностей необходимо уточнить, что выпало во влагалище: ручка или ножка. Ручку, лежащую внутри родового канала, можно отличить от ножки по большей длине пальцев и по отсутствию пяточного бугра. Кисть соединена с предплечьем по прямой линии. Пальцы разведены, особенно отведен большой палец. Важно также определить, какая ручка выпала — правая или левая. Для этого как бы «здороваются» правой кистью с выпавшей ручкой; если это удается, выпала правая ручка, если не удается — левая. По выпавшей ручке облегчается распознавание положения, позиции и вида плода. Ручка не мешает совершить внутренний поворот плода на ножку, ее вправление является ошибкой, затрудняющей поворот плода или эмбриотомию. Выпавшая ручка повышает опасность восходящей инфекции во время родов и служит показанием к более быстрому родоразрешению.
Выпадение пуповины . Если при влагалищном исследовании через плодный пузырь прощупываются петли пуповины, говорят о ее предлежании. Определение петель пуповины во влагалище при разорванном плодном пузыре называют выпадением пуповины. Пуповина обычно выпадает во время отхождения вод. Поэтому для своевременного выявления такого осложнения следует сразу же произвести влагалищное исследование. Выпадение пуповины при поперечном (косом) положении плода может привести к инфицированию и в меньшей степени к гипоксии плода. Однако во всех случаях выпадения пуповины при живом плоде необходима срочная помощь. При поперечном положении, полном открытии зева матки и подвижном плоде такой помощью является поворот плода на ножку и последующее извчечение его. При неполном раскрытии зева производят кесарево сечение.
Ведение беременности и родов.
Во время беременности предпринимают меры к исправлению неправильных положений плода.
2. Корригирующая гимнастика (см. вопр. 1 в разделе «Патологическое акушерство»)
Если поперечное положение сохраняется, то женщину госпитализируют в 35036 нед для поворота в продольное положение наружными способами.
3. Наружный поворот плода в продольное положение . Возможен при хорошей подвижности плода, податливости брюшной стенки, нормальных размерах таза, удовлетворительном состоянии матери и плода. Наружный поворот делают на головку или тазовый коней в зависимости от того, что находится ближе к входу малого таза. Беременной опорожняют мочевой пузырь, укладывают на твердую кушетку и предлагают согнуть ноги, с целью обезболивания и снятия тонуса матки подкожно вводят 1 мл 2 % раствора промедола. Врач садится с правой стороны, одну руку кладет на головку, другую — на тазовый конец плода. Затем осторожными движениями смещает головку к входу таза, а тазовый конец плода продвигает ко дну матки. Если же делают поворот на тазовый конец, то ягодицы смещают к входу таза, а головку — ко дну матки. После завершения поворота для сохранения продольного положения плода вдоль его спинки и мелких частей (живота, груди) укладывают два валика и прибинтовывают их в этом положении к животу беременной. Если попытки совершить наружный поворот оказались безуспешными, то в дальнейшем родоразрешение проводят через естественные родовые пути осуществлением классического наружно-внутреннего поворота плода на ножку с последующим его извлечением, или кесаревым сечением.
4. Комбинированный наружно-внутренний поворот плода на ножку . Проводится при неправильных положениях плода, выпадении мелких частей плода и петель пуповины как при поперечном (косом) положении плода, так и при его головном предлежании, при осложнениях и заболеваниях, угрожающих состоянию матери и плода, и других неблагоприятных обстоятельствах. Для выполнения этой операции необходимы следующие условия: полное открытие маточного зева, наличие достаточной подвижности плода в полости матки, соответствие размеров плода размерам таза матери, целый плодный пузырь или только что отошедшие воды.
Этапы операции : введение руки во влагалище и матку, отыскание и захват ножки плода, совершение поворота с последующим извлечением плода. Во влагалище и в полость матки вводят ту руку, которой врач лучше владеет. Однако рекомендуется при первой позиции вводить левую руку, при второй — правую, что облегчает поиск и захватывание ножки плода. Пальцы руки складывают конусом, вводят во влагалище и осторожно продвигают к зеву. Как только концы пальцев дойдут до зева, наружную руку переносят на дно матки. Затем разрывают плодный пузырь и вводят руку в матку. При поперечном положении плода при выборе ножки руководствуются видом плода: при переднем виде захватывают нижележащую ножку, при заднем — вышележащую. Чтобы отыскать ножку, нащупывают бок плода, скользят по нему рукой от подмышечной впадины к тазовому концу и далее по бедру до голени. Голень захватывают всей рукой. Четыре пальца ее обхватывают голень спереди, большой палец располагается вдоль икроножных мыши, причем конец его достигает подколенной ямки. Захватив ножку, наружную руку с тазового конца плода переносят на головку и осторожно отодвигают ее кверху, ко дну матки. Внутренней рукой ножку в это время низводят и через влагалище выводят наружу. Поворот считается законченным (плод переведен в продольное положение), когда ножка выведена из половой щели до подколенной ямки. Сразу после поворота приступают к извлечению плода за ножку.
Показания: у пожилых первородящих женщин; при сочетании неправильного положения плода с другими отягощающими обстоятельствами (узкий таз, предлежание плаценты, наличие рубца на матке, крупный плод, маловодие); при запущенном поперечном положении, живом плоде и отсутствии признаков инфекции; при угрожающем разрыве матки независимо от того, живой или мертвый плод; при выпадении пуповины, раннем излитии околоплодных вод и других состояниях.
Лидия Люшукова
Беременность – это динамический процесс, завершающийся родами. Течение беременности влияет на ход и тактику родоразрешения. Одним из важных параметров является положение ребенка в матке.
Положение плода – отношение оси его тела по длине к длинной оси матки. Предлежание – отношение части плода, направленной к выходу из полости матки. Положение и предлежание может быть правильным и неправильным.
От положения ребенка в утробе матери зависит возможность родов естественным путем. При неправильном положении малыша показано кесарево сечение.
Классификация положений и предлежаний:
- Правильное положение – продольное, косое, неустойчивое;
- Неправильное положение – поперечное;
- Правильное предлежание – головное;
- Неправильное предлежание –ягодичное, низкое, тазовое.
Данная классификация является обобщенной, так как существует еще несколько подвидов тазового и неправильного предлежания. Эти подвиды существенно не влияют на тактику ведения родов. Нестабильное положение является вариантом нормы, потому что ограничивается временным промежутком по срокам гестации.
Поперечное предлежание плода
Взаимоотношение продольной оси ребенка к продольной оси матки с образованием прямого угла называется поперечным положением. В данном случае малыш располагается поперек таза.

Если такая позиция наблюдается до самих родов, то последние возможны только оперативным путем. Беременность может протекать благоприятно, но есть вероятность преждевременных родов, которые представляют угрозу для жизни женщины и ребенка.
Довольно часто поперечное положение младенца в утробе называют поперечным предлежанием. Это не совсем верно. Предлежание бывает только головным и тазовым.
Причины поперечного предлежания (положения) плода
Данное явление может быть спровоцировано большим количеством факторов. Прежде всего к таковым относятся условия, при которых малыш может чрезмерно активно двигаться: гипотрофия малыша, слишком большое количество вод, слабость мускулатуры брюшной стенки (пр. при повторной беременности) и т. д.
С другой стороны, такое состояние может быть обусловлено и недостатком внутриутробной активности, например, при маловодии, крупном ребенке, повышенном тонусе мускулатуры матки, угрозе выкидыша, аномалиях строения матки (двурогая или седловидная), фиброме и пр.
Кроме того, головное или тазовое поперечное предлежание (положение) плода может возникнуть вследствие анатомических причины, которые препятствуют становлению его головки в малый таз матери. Например, при клинически узком тазе, расположении плаценты по передней брюшной стенке, опухолях костей таза или нижнего сегмента матки.
Помимо этого, причины могут скрываться в аномалиях развития малыша (пр. гидроцефалия, анэнцефалия).
Диагностика патологии
Тазовое или головное поперечное предлежание плода можно установить посредством акушерского осмотра, пальпации живота и влагалищного обследования. В данном случае живот становится поперечно-растянутой (косо-растянутой) неправильной формы.

Матка имеет шарообразную форму, чего быть не должно. Норма окружности живота, как правило, превышает норму в соответствии со сроком, кроме того, высота дна матки является недостаточной.
В процессе пальпации врач не может определить предлежащую часть крохи: головка прощупывается в стороне от срединной оси тела женщины, а таз малыша – в боковых отделах матки. В таком случае сердцебиение ребенка прослушивается в зоне пупка.
Трудности с определением позы малыша могут возникнуть при многоплодии, многоводии, гипертонусе матки. Подтвердить или опровергнуть наличие патологического состояния можно с помощью акушерского УЗИ.
Стандартное гинекологическое исследование, которое проводят на протяжении всей беременности, а также в начальном периоде родов при сохранном плодном пузыре, является малоинформативным. Оно позволяет установить лишь то, то в малом тазу женщины отсутствует предлежащая часть. После того как воды отойдут и маточный зев раскроется на 4-5 пальцев при поперечном положении малыша может показаться его плечико, ребро, лопатка, подмышка, остистые отростки позвонков, локоть или кисть ручки.
Чем опасно для женщины и ребенка поперечное предлежание плода
Обычно беременность в таком случае протекает благоприятно. Часто происходит преждевременное излитие вод и, соответственно, преждевременные роды. Если ко всему этому имеется и предлежание плаценты, развивается обильное кровотечение.

В свою очередь внезапное отхождение вод резко ограничивает подвижность малыша в утробе матери, что может привести к вколачиванию плечика крохи в малый таз женщины, выпадению ручки или пуповины.
При выпадении частей тела ребенка может развиться хориоамнионит, разлитый перитонит, сепсис. Если безводный промежуток длится больше 12 часов, высока вероятность острой гипоксии и даже асфиксии ребенка. Запущенное поперечное положение при нарастающей родовой деятельности опасно тем, что может произойти разрыв матки.
Довольно редко, но случается, что в процессе родоразрешения происходит самопроизвольный разворот малыша в головную или тазовую позицию, либо рождение крохи сдвоенным туловищем. Подобный результат встречается очень редко и возможен при сильных схватках, глубокой недоношенности или мертвом плоде.
Роды при диагностированном поперечном предлежании плода
До 34-35 недели беременности косое или поперечное положение считается неустойчивым, так как может изменить на правильное. При выявлении подобной патологии необходимо тщательно обследовать беременную и определить причину аномалии, выбрать тактику ведения женщины и метод родоразрешения.
Обычно на сроке 30-34 неделя беременности назначается специальная гимнастика, которая поспособствует развороту малыша.
Противопоказания к корригирующей гимнастике:
- Угроза прерывания беременности;
- Рубец на матке;
- Миома;
- Декомпенсированные пороки сердца у будущей мамочки;
- Кровянистые выделения и пр.

Примерно за 4-5 недель до родов кроха занимает стабильное положение, поэтому при сохранении патологического состояния женщину госпитализируют для определения тактики родоразрешения.
Ранее прибегали к наружному повороту на головку, но сейчас этот редкость, так как данный метод является малоэффективным и может привести к отслойке плаценты, разрыву матки, гипоксии плода.
Оптимальный метод появления крохи на свет при таких обстоятельствах – кесарево сечение. Показанием к последнему является: предлежание плаценты, преждевременное излитие вод, рубец на матке, кислородная недостаточность у младенца, переношенная беременность. При выпадении частей тела плода недопустимо их вправление.
При раскрытии зева матки на 10 пальцев, живом и подвижном ребенке возможно проведение его поворота на ножку и дальнейшее извлечение. Однако подобные манипуляции и естественные роды могут осуществляться лишь при многоплодии, недоношенности.