От чего наступает рассеянный склероз. Рассеянный склероз: лечение. Прогнозы и последствия
Рассеянный склероз (РС) – тяжелое хроническое заболевание с неблагоприятным прогнозом. Хотя в разговорной речи склерозом часто называют нарушение памяти в пожилом возрасте, название «рассеянный склероз» не имеет отношения ни к старческому «склерозу», ни к рассеянности внимания.
Свое название болезнь получила из-за отличительной патологоанатомической особенности: наличия рассеянных очагов повреждения миелиновой оболочки, проходящей вокруг нервных волокон в центральной нервной системе. Нервы «оголяются» и не могут проводить сигналы. Это происходит вследствие нарушений в работе иммунной системы. Повреждение миелиновой оболочки приводит к постепенному разладу работы нервной системы, что сказывается на физическом и психоэмоциональном состоянии больного.
Чем опасен рассеянный склероз
Рассеянный склероз протекает как прогрессирующее первичное аутоиммунное заболевание центральной нервной системы с неуклонным ухудшением патологического процесса. К большому сожалению следует констатировать тот факт, что рассеянный склероз имеет прогноз для жизни неутешительный – заболевание это сейчас неизлечимо и течение его непредсказуемо. Иногда оно протекает доброкачественно (с обострениями и ремиссиями), но возможно и скачкообразное либо неуклонное прогрессирование заболевания. Даже во время ремиссии идет активный процесс поражения нервных клеток, продолжаются расстройства иммунной системы.
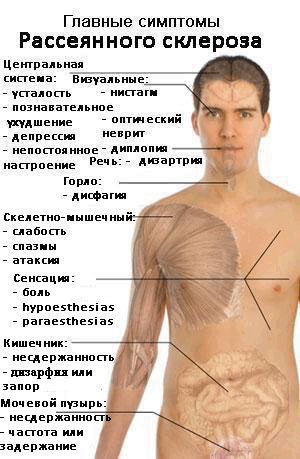
Клиническая картина рассеянного склероза очень обширна и включает в себя следующие патологические расстройства:
- резкое снижение остроты и поля зрения, нарушения цветоощущения;
- нарушения движения глазного яблока, зрачковые нарушения;
- нарушения чувствительности – онемение или покалывание в кистях и стопах;
- болевые синдромы;
- нарушения движения – мышечная слабость, спастичность мышц, нарушение координации;
- расстройства глотания;
- головокружение;
- нарушение функций органов малого таза – мочеиспускания, дефекации, половой деятельности;
- расстройства психики;
- утомляемость;
- комплекс функциональныхрасстройств, обусловленный нарушением регуляции сосудистого тонуса;
- нарушения сна, уровня сознания и бодрствования.
Причины возникновения рассеянного склероза не выяснены. Лечение болезни является одной из наиболее серьезных проблем современной медицины, так как лекарства, которое бы излечивало болезнь полностью, нет. Терапия направлена на то, чтобы снимать тяжесть обострений патологии, купировать ее неврологические симптомы и укреплять иммунитет.
При лечении болезни большое значение имеет то, как она проявляется – агрессивно или более плавно. Агрессивное течение рассеянного склероза требует применения сильных препаратов, которые развивают множество побочных эффектов.
Рассеянный склероз неизбежно приводит пациента к инвалидности. Поражает болезнь обычно молодых людей, а в последние годы все чаще регистрируются новые случаи заболевания у детей и подростков, у молодых женщин.
Механизм развития болезни
Развитие рассеянного склероза протекает на основании трех основных патологических процессов:
- воспаленная реакция в центральной нервной системе;
- повреждение миелиновой оболочки, проходящей вокруг нервных волокон центральной или периферической нервной системы – демиелинизация;
- прогрессирующая гибель нервных клеток.
Возникновение бляшек (воспаление) в основном происходит в белом веществе. Особенно активно процесс их формирования протекает в задних и боковых столбах спинного мозга, в области моста, в мозжечке и зрительных нервах. Именно в эти моменты появляется новый симптом патологии или отчетливо ухудшаются уже имеющиеся признаки болезни. Частота обострения (атаки) болезни связана с этим патологическим процессом.
Разрушение миелиновой оболочки чередуется со стадиями ремиссии – процессом восстановления миелина. В это время состояние пациента отчетливо улучшается. Ремиссия, которая длится более месяца, уже определяется как стойкая.
Однако даже когда миелиновая оболочка восстанавливается еще на начальных стадиях образования бляшки, процесс этот идет недостаточно эффективно. Поэтому на поздних стадиях развития патологии восстановление миелиновой оболочки выражено слабо. Это усиливает частые симптомы неврологического дефицита (неврологическая симптоматика). Начинается хроническое прогрессирование рассеянного склероза: тяжесть симптомов увеличивается на протяжении нескольких недель без стабилизации и улучшения.
Группы риска
Заболевание поражает людей разного возраста. Чаще болеют женщины. Однако мужчины страдают наиболее опасной, быстро прогрессирующей формой. При этом недуге одновременно поражаются несколько участков нервной системы, что характеризуется появлением различных неврологических нарушений. К первым признакам болезни относятся: чувство онемения или ломоты. Эти симптомы могут возникать, затем проходить и длительное время не проявляться.
Бляшки имеют разные размеры, от нескольких миллиметров до сантиметра и более. Если же болезнь прогрессирует, то они между собой соединяются, образуя большие рубцы. Специальные методы обследования позволяют выявить у одного и того же пациента новые и старые очаги поражений, так как процесс не останавливается, а только на время затихает, затем вновь возобновляется.
Рассеянным склерозом страдает довольно большое количество людей. По статистике на нашей планете таких больных более 2 млн. человек. Наибольшее число таких больных проживают в крупных мегаполисах. В России в 2016 году было зарегистрировано 150 тысяч пациентов. При изучении эпидемиологии болезни в Москве было установлено, что дебют рассеянного склероза до 16 лет отмечался у 5,66% человек.
Важна и географическая широта места проживания. Частота заболеваемости наиболее высокая у тех, кто проживает севернее 30-й параллели. Это характерно для жителей всех континентов.
Принадлежность к определённой расе также имеет значение. Лица европеоидной расы чаще подвергаются этому недугу, чем жители стран Азии: Китая, Японии, Кореи.
В последнее время число людей болеющих рассеянным склерозом становится всё больше. Это происходит как за счёт увеличения численности заболевших, также и за счёт модернизации диагностического оборудования.
Рассеянный склероз передается по наследству?
Многолетние исследования подтвердили теорию о том, что существует генетическая предрасположенность к рассеянному склерозу. Она определяется набором генов, как связанных, так и не связанных с иммунным ответом (это зависит того, к какой этнической группе принадлежит заболевший человек). Наследственные факторы могут обусловливать характерную клиническую форму течения рассеянного склероза, прогрессирование заболевания.
Есть предположение, что у европейцев болезнь ассоциируется с набором формы гена DR2 на шестой хромосоме. Наиболее значимой эта ассоциация оказалась при обследовании случаев патологии с ранним началом заболевания, то есть в возрасте до 16 лет.
Наследственный фактор возникновения рассеянного склероза часто сочетается с внешними причинами. Особое значение для формирования провоцирующего фона в развитии болезни у ребенка имеют:
- частые инфекционные заболевания, особенно вирусные, а также микоплазмы, стафилококки, стрептококки, бледная спирохета, грибки;
- психоэмоциональный стресс;
- недостаточность витамина D, так как он способен подавить реакции, связанные с расстройством иммунной системы организма.
Высокий уровень содержания витамина D в крови снижает риск развития рассеянного склероза у европейцев.
Причины возникновения
Установить от чего возникает рассеянный склероз, пока не удалось. Учёные предполагают, что рассеянный склероз возникает от случайного совпадения нескольких вредных для здоровья факторов:
- инфекции различной этиологии;
- отравления;
- радиация (в том числе и солнечная);
- неправильное питание;
- частые стрессы.
Рассеянный склероз не передаётся по наследству, но генетическая зависимость имеет большое значение. Не всегда, но часто наблюдается у ближайших родственников.
Как проявляется рассеянный склероз? Какие признаки?
В ранние периоды болезнь может себя не проявлять даже при наличии бляшек в головном мозге. Такое происходит потому, что если поражено небольшое количество нервных волокон, то здоровые полностью компенсируют их функцию. При распространении патологического процесса появляются и неврологические симптомы. Клиника зависит от места и степени поражения мозговой ткани пациента.
Поначалу заболевание имеет непостоянный характер. Симптомы могут возникать, держаться некоторый период времени, затем уходят и вновь появляются. Со временем периоды ремиссии делаются короче, затем исчезают совсем, а интенсивность болезненных явлений нарастает. Функциональные нарушения зависят от того, где располагаются рубцы, которые препятствуют прохождению нервных импульсов. Чаще всего пациентов беспокоят:
- беспричинная усталость;
- частая слабость;
- падает острота зрения, появляется двоение в глазах, затем может присоединиться частичный или полный паралич глазных или лицевых нервов;
- чувство онемения или покалывания;
- тремор или дрожь в конечностях;
- мышечная слабость;
- походка делается неустойчивой;
- тактильная чувствительность снижается у 60% больных;
- появляются задержка мочеиспускания и стула, в последующем недержание;
- снижается половая функция;
- на ранних стадиях наблюдается частая смена настроения, что влечет к конфликтам с окружающими, затем депрессия, нарушение поведения и снижение интеллекта;
- часть больных могут испытывать боль – головную, спинную или в конечностях;
- в конечном итоге наступает частичный или полный паралич.
Диагностировать заболевание врачам помогают несколько синдромов, которые также являются признаками болезни:
- Синдром «горячей ванны» при рассеянном склерозе встречается наиболее часто. Проявляется он как ухудшение состояния, нарастание неврологической симптоматики, особенно двигательных, зрительных нарушений после бани, горячей ванны, при повышении температуры окружающей среды.
- Синдром «клинического расщепления» – проявление несоответствия между симптомами поражения тех или иных систем. Например, побледнение дисков зрительных нервов, сужение полей зрения при нормальной остроте зрения и, наоборот, значительное снижение зрения при нормальном глазном дне. Или спастическая походка при слабом мышечном тонусе в положении лежа.
- Синдром «непостоянства клинических признаков» – выраженность неврологических проявлений колеблется в течение суток или нескольких дней.
Нетипичным признаком болезни клиницисты называют боли, которые связаны с нарушением мышечного тонуса, болезненными мышечными спазмами, расстройствами чувствительности, с присоединившимися изменениями в позвоночнике и суставах, с сопутствующими заболеваниями.
Признаки проявления рассеянного склероза у каждого больного индивидуальны. Это зависит от того, какие отделы центральной нервной системы поражены, от глубины повреждения. Появление новой неврологической симптоматики, усиление уже проявившихся симптомов говорит об обострении рассеянного склероза.
Диагностика заболевания
Еще недавно срок, когда будет правильно установлен диагноз «рассеянный склероз», не имел решающего значения, так как лечение никак не влияло на течение болезни. Сейчас ситуация кардинально поменялась: ранняя диагностика имеет принципиальное значение. Это связано с тем, что найдены иммуномодулирующие препараты, которые положительно влияют на течение болезни и замедляют прогрессирование рассеянного склероза.
Ранняя постановка диагноза и назначение соответствующего лечения способно снизить вероятность развития инвалидности и обеспечить хороший прогноз для пациента, который может сохранять свою социальную активность, семейную жизнь, оставаться полноценным членом общества.
К сожалению, специфических тестов и методов обследования рассеянного склероза у современной медицины нет. Диагностика затруднена и основывается на клинической картине, жалобах больного, по результатам магниторезонансной томографии (МРТ) и исследованиях спинномозговой жидкости, в которой также обнаруживаются характерные изменения для данного заболевания.
Магнитно-резонансная томография является одним из наиболее эффективных современных методов обследования, позволяющих выявить в головном и спинном мозге изменения, характерные для рассеянного склероза. Такая методика исследования позволяет получать четкое изображение структур головного и спинного мозга и описать степень их поражения патологическим процессом.
Очаги демиелинизации (активные бляшки) имеют характерную форму и локализацию. Размеры очагов, как правило, составляют 1 – 5 мм, но иногда за счет слияния и отека они достигают 10 мм. «Свежие» очаги поражения головного мозга имеют неровный, нечеткий контур. Наиболее типичные места локализации очагов – вдоль боковых желудочков, в мозолистом теле. Могут быть выявлены и очаги поражения спинного мозга.
Варианты течения заболевания
Рассеянный склероз как болезнь протекает разнообразно. Если в течение более десяти лет у пациента проявляется минимальная неврологическая симптоматика, такой рассеянный склероз определяется как мягкий, не агрессивный. Если в течение первых пяти лет наблюдаются частые обострения с остаточной симптоматикой или идет быстрое прогрессирование, приводящее к полной беспомощности больных, такой рассеянный склероз определяется как злокачественный.
Клинические формы болезни основаны на том, как протекает рассеянный склероз:
- Ремиттирующий рассеянный склероз.
Волнообразное течение заболевания с периодами ухудшения и улучшения состояния. Протекает с обострениями и ремиссиями, полным или неполным восстановлением функций в периоды между обострениями. В периоды ремиссий нарастания симптомов нет. Это классический вариант течения болезни.
Как правило, с течением времени ремиссии наблюдаются реже и у основной части больных переходят в стадию вторичного прогрессирования патологического процесса.
- Вторично-прогрессирующий рассеянный склероз.
Постепенное нарастание симптоматики с редкими обострениями (или без них). Есть периоды стабилизации. Через 15 – 20 лет от начала болезни практически все пациенты становятся инвалидами. Но около 50 % пациентов могут обслуживать себя сами.
- Первично-прогрессирующий рассеянный склероз.
Неуклонно прогрессирующее нарастание неврологических нарушений с самого начала заболевания, без обострений и ремиссий. У четвертой части больных каждый год состояние ухудшается. После 25 лет течения болезни практически все больные имеют проблемы с самообслуживанием. Распространенность рассеянного склероза этой формы – 10 – 15 % случаев.
- Первично-прогрессирующий рассеянный склероз с обострениями.
Прогрессирующее нарастание неврологических симптомов с самого начала заболевания, на фоне которого наступают обострения. Редкая форма болезни, наблюдается в 3 – 5 % случаев.
Основными показателями течения заболевания являются присутствие и частота клинически определяемых обострений и темпы нарастания неврологической симптоматики.
Лечение обострений рассеянного склероза
Задача лечения рассеянного склероза – сделать течение болезни более мягким, ремиссии – продолжительными, неврологические нарушения – не глубокими. Важно помочь больному сохранить трудоспособность, отсрочить время наступления инвалидности, беспомощности в быту, уменьшить тяжесть инвалидизации.
Обострение болезни оценивается по трем параметрам: как часто, как длительно и насколько выражены клинические симптомы. Проводится МРТ с целью выявления гиперинтенсивных очагов поражения нервных клеток.
Для терапии обострения заболевания проводится гормональная терапия метилпреднизолоном – синтетическим глюкокортикоидным препаратом. При приеме лекарств этой группы возможно развитие следующих побочных эффектов:
- возникновение гастритов, язв желудка;
- повышенное артериальное давление;
- нарушение водно-электролитного обмена, выведение солей калия;
- повышение внутриглазного давления, развитие стероидной катаракты;
- активизация и присоединение инфекций;
- возможна реактивация туберкулезного процесса;
- психические нарушения – тревога, нарушения сна, эмоциональные изменения, стероидные психозы;
- повышение уровня глюкозы в крови, моче, проявление скрытого сахарного диабета, стероидный диабет;
- , асептический некроз шейки бедра при длительном приеме;
- нарушение сердечного ритма при назначении высоких доз.
Для коррекции побочных эффектов кортикостероидов одновременно назначают диету, богатую калием, прием препаратов, содержащих калий и кальций, мочегонные средства, препараты, защищающие слизистую оболочку желудка. Также необходим контроль уровня артериального давления, глюкозы крови, контроль электрокардиограммы.
Противопоказаниями для проведения кортикостероидной терапии являются:
- значительное повышение артериального давления;
- сахарный диабет с высокими показателями уровня глюкозы в крови;
- туберкулез легких;
- наличие какого-либо другого инфекционного процесса;
- присутствие эрозивного гастрита или язвы желудка.
В связи с этим всем пациентам перед назначением гормональной терапии необходимо проведение исследования уровня глюкозы крови, рентгенографии легких и гастроскопии (эндоскопического исследования пищеварительной трубки).
Гормональная пульс-терапия не только купирует обострения рассеянного склероза, но и замедляет прогрессирование заболевания. При тяжелых обострениях показан плазмаферез – процедура очищения крови.
Вторым направлением терапии болезни является иммунокорригирующая терапия. Она направлена на снижение частоты обострений. К лекарствам, изменяющим течение рассеянного склероза, относят интерфероны бета (иммуномодуляторы), а также глатирамер ацетат. Воспалительный процесс ограничивает иммуноглобулин G, применяемый в высоких дозах внутривенно. Основная проблема лечения лекарствами, влияющими на частоту обострений и скорость прогрессирования, заключается в том, что они дорого сто́ят.
Третьим направлением терапии заболевания является симптоматическое лечение: лечение повышенного мышечного тонуса, поражения зрительного нерва, болевых синдромов, недержания мочи, расстройств толстого кишечника, снижения потенции у мужчин и других проявляющихся признаков болезни.
В случае наличия стойких двигательных нарушений у пациентов может потребоваться проведение реабилитационных мероприятий, направленных на уменьшение спастичности в конечностях, улучшения координации или мелкой моторики при наличии тремора или слабости в руках.
Больные рассеянным склерозом особенно требуют регулярной психологической поддержки в связи с трудным процессом принятия диагноза и возникающими в ходе прогрессирования заболевания эмоциональными расстройствами. Поэтому на всех этапах болезни показана психотерапия.
Рассеянный склероз: прогноз заболевания
Ремиттирующий рассеянный склероз у половины больных через 10 лет перетекает во вторично-прогрессирующую форму течения болезни. Через 25 лет практически всем пациентам лечение помогает слабо.
Если нет поддерживающего лечения, за 15 лет развития болезни 80 % больных имеют расстройства функционирования органов, 70-ти процентам пациентов тяжело обслуживать себя, половина больных не могут самостоятельно передвигаться.
У 80% больных выявляются вегетативные расстройства:
- постоянное умеренное понижение температуры тела;
- головокружение, повышенное артериальное давление;
- нарушения потоотделения;
- во время обострения болезни развивается сердечная аритмия;
- сниженная двигательная активность формирует остеопороз;
- нарушение функции дыхания – одышка, ощущение нехватки воздуха, затруднения при кашле, продолжительная икота.
При рассеянном склерозе у детей вторичное прогрессирование заболевания наступает примерно через 30 лет. Качество жизни подростков ухудшает депрессивные состояния, хроническая усталость, чувство тревоги.
Исходы и прогноз заболевания зависят от своевременности диагностики и начала адекватной терапии болезни препаратами, изменяющими течение рассеянного склероза. Лекарства замедляют нарастание инвалидизации.
Исследования причины возникновения рассеянного склероза, течения болезни, поиск лекарств для ее лечения проводятся очень активно. Близится то время, когда будут найдены способы профилактики вторичного прогрессирования болезни. Терапия рассеянного склероза кардинально поменяется. Лечение будет направлено на воздействие на механизмы зарождения и развития болезни.
Рассеянный склероз - хроническая патология центральной нервной системы с прогредиентным течением, характеризующаяся образованием множественных рассеянных очагов деструкции миелина в белом веществе нервной ткани. Контингент больных рассеянным склерозом, в основном, составляют, лица молодого возраста. Болезнь проявляется двигательными и нейропсихическими расстройствами, нарушением функции органов малого таза, изменением чувствительности и признаками неврита зрительного нерва. Неуклонное прогрессирование заболевания неизбежно приводит к тяжелой инвалидизации пациентов.
Это интересно. Профессиональными синонимами термина «рассеянный склероз» в неврологии считают «пятнистый склероз», «склерозирующий периаксиальный энцефаломиелит», болезнь Марбурга, «бляшечный склероз». Впервые картина заболевания была описана в 1868 известным французским неврологом Жан-Мартеном Шарко. Замечено, что болезнь наиболее распространена у жителей стран с умеренным климатом, где ее частота встречаемости достигает 100 случаев на каждые 100 тысяч жителей. Сегодня во всем мире более 2 миллионов человек страдают этим недугом, а в России их число превышает 150 тысяч. У мужчин значительно чаще встречается неблагоприятное течение патологии, однако в целом, они болеют реже женщин.
В основе развития РС лежит аутоиммунный процесс, то есть агрессия организма к собственным тканям, результатом которой становится разрушение миелиновой оболочки нервных волокон. Причины развития патологической иммунной реакции окончательно не установлены. Предполагают, что факторами, запускающими болезненный механизм, могут стать:
- вирусные и бактериальные инфекции;
- неблагоприятная экология;
- токсические вещества;
- особенности питания;
- радиация (в том числе солнечная);
- травмы;
- нервные потрясения.
Важную роль в его развитии играет генетическая предрасположенность, определяющая индивидуальные особенности иммунных реакций человека. Этим объясняется более высокая частота встречаемости заболевания у родственников.
Важно! Сегодня доказана роль курения как фактора, провоцирующего развитие РС. Кроме того, многочисленные клинические наблюдения подтверждают, что у курильщиков намного чаще встречается злокачественная форма болезни.
Патологическое воспаление в тканях мозга при РС развивается двумя путями. При первичном аутоиммунном процессе в качестве мишени выступают собственные антигены мозга. В ответ на это сенсибилизированные лимфоциты проникают в мозговую ткань, вызывая воспаление с последующей демиелинизацией (разрушением миелиновых оболочек нервных отростков). При вторичном механизме иммунный ответ развивается в ответ на воспаление мозга и попадание в кровь продуктов распада миелина. В том и другом случае результатом является разрушение ткани спинного и головного мозга. Чаще других в процесс вовлекается ствол мозга, области рядом с боковыми желудочками, шейный участок спинного мозга, мозжечок, а также зрительные нервы.
Локализация склеротических бляшек при РС
Важно! факторами развития РС становятся вирусы, простейшие, риккетсии, бактерии, спирохеты, прионы и риккетсии. При исследовании крови больных РС, развившимся на фоне вирусных инфекций, чаще всего обнаруживали антитела к коревым, герпетическим, оспенным и гриппозным антигенам.
Формы и виды патологии
В зависимости от характера течения болезни выделяют редкие и типичные формы РС.
Типичными вариантами развития патологии являются:
- ремиттирующий (с чередованием обострений и ремиссий);
- первично-прогрессирующий;
- вторично-прогрессирующий.
Ремитирующее (волнообразное) течение РС регистрируется у 90% больных и проявляется чередованием периодов проявления симптомов болезни, длящихся не менее суток, и периодами стихания клиники. Как правило, первые ремиссии гораздо длительнее последующих.
Первично-прогрессирующая форма болезни встречается реже (в 10-15% наблюдений). Она отличается неуклонным нарастанием симптоматики поражения нервной системы при отсутствии периодов обострения и затухания процесса. В основе этой формы болезни лежат первично-нейродегенеративные изменения мозга.
Вторично-прогрессирующее течение представляет собой последовательную стадию развития ремитирующего РС. Длительность последней индивидуальна у каждого пациента и определяется свойствами организма и особенностями патологического процесса. Как правило, переход к прогрессирующему течению означает истощение компенсаторных возможностей мозга пациента и преобладание в нем дегенеративных процессов.
Редко встречающаяся спинальная форма заболевания дебютирует в возрасте после 50 лет или до 16 лет.
В отечественной неврологии выделяют несколько клинических форм в зависимости от преобладания того или иного синдрома:
- цереброспинальную;
- оптическую;
- мозжечковую;
- спинальную;
- стволовую.
Признаки
Типичное начало болезни приходится на молодой возраст. Чаще болеют люди в возрасте от 15 до 45 лет, и намного реже - после 50 лет. У женщин эта патология встречается в 2 раза чаще, и возникает на 1-2 года раньше, чем у мужчин. Насторожить в отношении РС должны следующие симптомы, при появлении которых стоит как можно скорее обратиться за медицинской помощью:
- шаткая походка;
- слабость в ногах;
- головокружение;
- тремор (дрожь) конечностей;
- расстройство чувствительности (онемение, парестезии);
- снижение зрения;
- потеря яркости изображения;
- нистагм (дрожание) глазных яблока при взгляде в сторону;
- нарушение речи;
- рвота;
- беспричинные позывы к мочеиспусканию;
- анемия;
- неспособность к самостоятельному стулу;
- утрата способности к передвижению.
Клиническая картина развивается остро, в части случаев наблюдается более постепенное (подострое) начало. Большинство больных начинает быстро утомляться, что значительно снижает качество их жизни уже на ранних этапах заболевания. Кроме того, они могут испытывать слабость в ногах, из-за чего возникает неустойчивость при ходьбе и пошатывание. У больных РС начинают неметь и болеть руки и ноги или туловище. К этому присоединяется двоение предметов перед глазами и болезненность при движениях глаз. Часто бывает односторонняя потеря зрения или появление слепых участков в поле зрения.
Через несколько дней (недель) больному становится легче, симптомы болезни самостоятельно проходят. Однако спустя две-три недели (или месяца) клиника болезни возвращается. Спровоцировать обострение могут прививки, некоторые медикаменты (иммуностимулирующие препараты), а также стресс или инфекции (грипп, ОРВИ). В части случаев болезнь обострятся спонтанно. Кроме того, отмечается усиление симптоматики при повышении температуры тела (в том числе, во время горячей ванны), а также при физических нагрузках.
В последующем к начальным признакам болезни добавляются проблемы с тазовыми органами (невозможность самостоятельной дефекации), частое мочеиспускание или ложные позывы к испражнению мочевого пузыря. Если в начале болезни все симптомы исчезают бесследно, то с каждым последующим рецидивом симптомы болезни «накапливаются», что постепенно формирует клинику неврологических дефектов. У больных формируются стойкие двигательные нарушения (атаксия, парезы, утрата зрения, расстройство тазовых функций). Позже к ним присоединяются нарушения психики: снижается память, появляется депрессия, сменяющаяся эйфорией, нарушается внимание.
В поздних стадиях болезни у части больных появляются тонические мышечные спазмы (судороги), затруднятся и становится скандированной речь, возникают нарушения со стороны вегетативной нервной системы (падение артериального давления при вставании, приступообразный кашель), усиливаются боли по ходу нервных корешков позвоночного столба. Постепенно спастические парезы, сопровождаемые болезненными спазмами, приводят к тяжелым осложнениям - пролежням и контрактурам.
Клиника финала заболевания достаточно однотипна и представлена:
- грубым тремором;
- расстройством координации;
- параличами черепных нервов;
- невнятной речью;
- недержанием мочи и кала;
- утратой способности передвигаться;
- атрофией зрительных нервов;
- деменцией.
Это интересно! У молодых мужчин, страдающих РС, часто встречается характерный симптомокомплекс - триада Шейнберга, включающая половую слабость, недержание мочи и запоры. Как правило, такая форма болезни трудно слабо поддается коррекции и неуклонно прогрессирует.
Видео — Рассеянный склероз
Диагностика
При типичной клинической картине диагноз РС не вызывает сомнений у специалиста.
В редких случаях бляшки рассеянного склероза случайно выявляются при МРТ-исследовании по другому поводу. Это возможно при небольших участках поражения мозга, которые компенсируются здоровыми тканями.
Для оценки тяжести болезни, а также уровня инвалидизации используют специальные шкалы, по которым в баллах оценивается неврологический статус больного.
Основным параклиническим методом, используемым для подтверждения диагноза РС, является МРТ мозга. С помощью него визуализируются очаги демиелинизации в белом веществе спинного и головного мозга, уточняется их расположение и величина. Раннее назначение этого метода нецелесообразно, так как склеротические бляшки еще не сформировались. Однако в последующем МРТ проводят каждые 6-12 месяцев, чтобы своевременно отслеживать динамику процесса и корректировать лечение.
Иммунологический статус оценивают с помощью анализа крови на аутоиммунные комплексы. Для выявления нарушений зрения, характерных для ранних стадий болезни, проводят офтальмоскопическое исследование.
Кроме того, дифференциально-диагностический арсенал методик при подозрении на РС включает:
- исследование цереброспинальной жидкости (люмбальная пункция);
- методику вызванных потенциалов мозга (зрительных, сенсорных, слуховых);
- электромиографию;
- измерение остроты слуха (аудиометрия);
- исследование функции равновесия (стабилография).
Принципы лечения
Основными принципами терапии заболевания являются индивидуальный подход и выбор форм и методов в зависимости от течения и периода болезни. Врач подбирает каждому больному комплекс лечения, способный решить следующие задачи:
- заглушить аутоиммунное воспаление в мозге;
- купировать проявления обострений;
- стимулировать приспособительные реакции организма;
- отдалить развитие рецидива;
- предупредить развитие неврологических дефектов;
- улучшить качество жизни (симптоматическая терапия, психотерапия).
С целью купирования аутоиммунных процессов назначают кортикостероиды по специальной схеме (Метилпреднизолон). Возможные осложнения гормональной терапии (язвы, желудочные кровотечения) предупреждают с помощью обволакивающих средств (Альмагель). Возможный дефицит калия восполняют приемом препаратов калия и диетой, обогащенной эти минералом (курага, изюм, печеный картофель).
Важной составляющей лечения РС является нормализация иммунных реакций. Для блокирования аутоиммунных реакций используют иммуносупрессоры (Митоксантрон, Циклоспорин). Стабилизация иммунного статуса достигается с помощью иммуномодуляторов (Глатирамера ацетат, Бета Интерферон).
Для предупреждения отеков больные должны соблюдать низкосолевую диету, при задержке жидкости назначают мочегонные диуретики (Гипотиазид, Диакарб). При развитии психозов и депрессивных состояний показаны нейролептики. Тяжелое течение заболевания является показанием к плазмаферезу.
Это интересно! Разработанный японскими нейробиологами метод реабилитации больных РС способствует увеличению нейронных связей в мозге. Метод основан на развивающих компьютерных играх с использованием упражнений на запоминание, загадок и ребусов. В клиническом эксперименте подтверждено его положительное влияние на функцию определенных отделов мозга.
Последними достижениями в терапии РС стала пересадка костного мозга после предварительного курса химиотерапии.
Длительность заболевания и прогноз
Течение болезни может быть разным. Примерно в 30% случаев регистрируется доброкачественная форма заболевания, при которой на протяжении многих лет у больных сохраняется удовлетворительное качество жизни. Отсутствие грубых неврологических нарушений дает таким пациентам возможность долго быть социально адаптированными, сохранять способность к самообслуживанию и даже трудоспособность.
Примерно у 10 % страдающих РС патологический процесс с самого начала принимает неуклонно прогрессирующее течение. Уже спустя несколько лет больные неспособны обслуживать себя и самостоятельно передвигаться. Прогностически благоприятными критериями, определяющими относительно удовлетворительный прогноз РС, являются:
Прогноз рассеянного склероза
Состояние беременности у больных РС способно повлиять на частоту обострений в лучшую стороны, однако сразу же после родов риск обострений резко увеличивается.
Вероятность благоприятного прогноза увеличивается, если через 5 лет болезни у пациента отсутствуют грубые дефекты неврологической сферы, хотя в редких случаях болезнь принимает злокачественную форму позже этого срока.
В среднем, продолжительность жизни пациентов с РС составляет порядка 35 лет. Непосредственной причиной смерти становится не само заболевание, а его осложнения. В силу глубоких нарушений нервно-мышечной проводимости, нарушений обмена веществ и дистрофии мышц больным приходится постоянно лежать. Это отрицательно сказывается на кровообращении легких и других внутренних органов, создавая благоприятную среду почву для присоединения инфекций.
Обычно смерть наступает при явлениях полиорганной недостаточности на фоне застойной пневмонии или сепсиса. читайте у нас на сайте.
Рассеянный склероз является хроническим заболеванием, в результате течения которого поражению подвергается спинной мозг и мозг головной. Рассеянный склероз, симптомы которого проявляются, прежде всего, в нарушении способности к управлению движениями мышц, а также в нарушении координации, зрения и чувствительности, приводит к поражению нервных клеток мозга, причем происходит это за счет атаки со стороны собственной иммунной системы организма.
Общее описание
Учитывая особенности поражения, производимого со стороны организма в адрес клеток головного и спинного мозга, рассеянный склероз относится к ряду аутоиммунных заболеваний. Под аутоиммунными заболеваниями, в свою очередь, подразумеваются те заболевания, течение которых приводит к тому, что иммунная система, чьи задачи сводятся к выявлению субстанций, чуждых организму и к последующему их уничтожению (бактерии и пр.), «ошибочно» атакует свои же собственные ткани. В качестве такого рода заболеваний, помимо рассеянного склероза, выделяют также ревматоидный артрит, системную красную волчанку и пр.
Соотнося данную специфику «ошибочного» воздействия иммунной системы в адрес аутоиммунного заболевания, нас интересующего, можно выделить следующую картину. Так, рассеянный склероз провоцирует атаку иммунной системы тканей, являющихся двух основных компонентов ЦНС (центральной нервной системы), то есть спинного и головного мозга. Собственно основу ЦНС составляют нервные клетки, за счет которых в организме обеспечивается возможность «передачи информации». Каждое из нервных волокон покрыто жироподобного типа веществом – это миелин, обеспечивающий их изоляцию, а также принимающий непосредственное участие в схеме передачи нервных импульсов мозга с другими участками тела. Подобные «информационные сообщения» аналогично командам становятся управляющей силой в движении мышц, соответственно, за их счет производится, например, движение речевых мышц, необходимое в разговоре, мышц опорно-двигательного аппарата и пр.
Возвращаясь к рассеянному склерозу, отметим, прежде всего, что его название определяет суть самого заболевания, заключается она в формировании участков склеротической (или рубцовой) ткани, причем формируется она именно в спинном или/и головном мозге. В частности формируются такие участки в результате разрушения жироподобного вещества, покрывающего нервные волокна (то есть отмеченного нами ранее миелинового слоя). У процесса разрушения этого слоя имеется собственное определение – демиелинизация. Из-за отсутствия ввиду подобного разрушения миелина, передаваемые тканями спинного и головного мозга электрические сигналы, либо принимают искаженный характер, либо и вовсе подавляются. В конечном итоге мозг утрачивает способность к принятию и отправке информации. Соответственно, указанное нарушение в связи систем организма становится причиной возникновения симптомов, отмечаемых при рассеянном склерозе.
Отдельно следует выделить и то, что миелин, тем ни менее, обладает способностью к собственному восстановлению, что, правда, происходит не столь быстро, потому «угнаться» за присущему темпу разрушения при рассеянном склерозе, просто не удается. Если обобщать для всех случаев заболевания характер симптоматики, при нем проявляющейся, а также степени тяжести ее проявления и в целом характер течения, то вряд ли это получится сделать, потому как в каждом случае выявляются разительные отличия по каждому из перечисленных пунктов, что в частности диктуется конкретной локализацией участков с появлением бляшек (собственно рубцовой ткани), а также степенью процесса демиелинизации.
На основании данных, предоставленных лишь со стороны Американского общества рассеянного склероза, заболевание это актуально примерно для 400 000 человек, и это – только по США. Что примечательно, рассеянный склероз – вторая по счету причина, приводящая к неврологической инвалидизации населения мира, соответствующего категории молодого возраста и возраста среднего (на первом месте причиной такого результата являются различного типа посттравматические поражения, затрагивающие нервную систему).
Рассеянный склероз у женщин отмечается до трех раз чаще в сравнении с мужской заболеваемостью. До достижения подросткового возраста рассеянный склероз встречается исключительно редко, а вот наиболее высокая вероятность его развития отмечается с начала переходного возраста и до достижения 50 лет. После перехода указанных в качестве критичных отметок возраста риск постепенно подлежит снижению. Имеется также и определенная территориальная подверженность рассеянному склерозу. Так, установлено, что хотя встречается он и повсеместно по странам мира, однако чаще диагностируется у жителей северной Европы (Шотландия, Швеция, Норвегия, Дания), а вот в разы реже подверженность ему отмечается у жителей стран с характерным для них тропическим климатом.
Причины рассеянного склероза
В точности на сегодняшний день неизвестно, что именно провоцирует развитие рассеянного склероза. Тем ни менее, определенные предположения и на этот счет имеются благодаря некоторым сопоставлениям информации. Так, например, известно, что по наследству заболевание это не передается, хотя в некоторой мере повышается риск его возможного развития при наличии близких родственников с таким диагнозом.
Также со стороны некоторых специалистов выдвигается предположение, основанное на том, что развитию рассеянного склероза способствует вирусная инфекция. Между тем, какой конкретно вирус отвечает за развитие этого заболевания, пока не ясно.
Следующая причина кроется в связи с витамином D. Он, как известно, вырабатывается в результате активного воздействия УФ-лучей и вполне возможно, что является защитой от рассеянного склероза. В частности основано это предположение на уже указанных данных по заболеваемости, потому, собственно, есть основания для объяснения, почему именно жители стран с тропическим климатом крайне редко заболевают рассеянным склерозом.
Опять же, причиной является аутоиммунная реакция, которую мы рассмотрели выше. Между тем, причины, которые провоцируют атаку со стороны иммунной системы в адрес собственных тканей и миелина в частности, остаются пока неизвестными.
Особенности симптомов рассеянного склероза
Симптомы рассеянного склероза для определенного удобства распределяют на симптомы первичные, а также вторичные симптомы и симптомы третичные. Рассмотрим, в чем заключается суть такой классификации.
- Первичные симптомы. Данного типа симптомы являются непосредственным результатом демиелинизации, за счет которой нарушается проводимость по нервным волокнам электрических импульсов. В нормальном состоянии передача импульсов происходит, как мы уже отмечали, от мозга к внутренним органам и к мышцам, за счет чего обеспечивается выполнение ими соответствующих функций. Что касается непосредственно симптомов, к этой группе относящихся, то это тремор, мышечная слабость, нарушения, связанные со зрением и равновесием, ощущение покалывания, параличи различного типа, нарушения, связанные с функциями кишечника и мочевого пузыря. Перечисленные симптомы требуют контроля над ними с использованием конкретного типа медпрепаратов, а также внедрения мер реабилитационного масштаба и соответствующего лечения в других вариантах его реализации.
- Вторичные симптомы. Данные симптомы, в свою очередь, являются следствием симптомов предыдущей группы, то есть симптомов первичных. К примеру, на фоне параличей по первичным симптомам могут развиться пролежни (опрелости), в то время как нарушения, связанные с функциями мочевого пузыря становятся причиной появления частых и рецидивирующих инфекций в данной среде. Вторичные симптомы все также могут быть излечены, однако в идеальном варианте важно их предупредить, подобрав соответствующие методы в рамках их первичного проявления.
- Третичные симптомы. Сюда уже относятся проблемы профессионального, а также психосоциального масштабов. В частности они объясняются актуальностью перечисленных ранее первичных симптомов и симптомов вторичных. К примеру, достаточно распространенным результатом их воздействия является развитие депрессии при рассеянном склерозе.
Некоторые пациенты интересуются, в результате чего проявляются симптомы рассеянного склероза, потому рассмотрим и этот вопрос. Прежде всего, отметим, что демиелинизация, при которой, как мы рассмотрели, разрушению подвергается защитная оболочка, покрывающая нервные волокна, развиться может в любом из отделов мозга (спинного или головного).
По этой причине, опять-таки, отмеченная ранее разница в проявлении симптоматики и в особенностях течения заболевания, будет заключаться именно от конкретной области локализации поражения. К примеру, демиелинизация нервов, посредством которых обеспечивается передача сигналов к мышцам, может привести к нарушениям, связанным с двигательными функциями (этому соответствует моторная симптоматика). При демиелинизации нервных волокон, за счет которых обеспечивается передача к мозгу сенсорной информации, происходят, соответственно, нарушения, связанные с чувствительностью.
На фоне таких особенностей можно сказать, что течение рассматриваемого нами заболевания может характеризоваться не только собственным разнообразием, но и непредсказуемостью. К примеру, некоторые пациенты сталкиваются с проявлением на начальной стадии заболевания только лишь одного из тех симптомов, которые в целом ему свойственны. Более того, вслед за этим не исключается развитие заболевания по такой схеме, при которой на месяцы, а то и на годы следует определенное затишье, то есть заметных ухудшений в состоянии не возникает.
Важно также учитывать и тот факт, что вне зависимости от разнообразия всех тех симптомов, которые могут проявляться при рассеянном склерозе, в каждом конкретном случае может проявляться лишь часть из них, в то время как другие симптомы вообще никогда не дадут о себе знать своим возникновением. Соответственно, особенности течения рассеянного склероза указывают при общем их рассмотрении лишь на то, что для каждого случая заболевания они строго индивидуальны, потому сравнивать себя и других людей сквозь призму этого заболевания попросту не имеет смысла.
Рассеянный склероз: симптомы
Начало заболевания, как и в целом его течение, в каждом случае индивидуально в собственных особенностях. Ранние симптомы рассеянного склероза могут быть достаточно бурными в проявлении, хотя не исключается и мягкость в этом, за счет чего больной человек на протяжении длительного срока вовсе не замечает свойственной заболеванию симптоматики.
К наиболее распространенным проявлениям рассеянного склероза относятся следующие:
- ощущение онемения и покалывания;
- слабость в конечности (или в конечностях);
- двоение в глазах, нечеткость зрения;
К менее распространенным проявлениям симптоматики относят:
- спонтанное возникновение параличей;
- «смазанность» воспроизведения речи;
- нарушение координации движений;
- нарушения когнитивного масштаба.
Прогрессирование заболевания нередко провоцирует и другого типа симптоматику, например, мышечные спазмы, хроническую усталость, нарушения сексуального характера, повышенную чувствительность в адрес воздействующего тепла, изменения, связанные с восприятием действительности и событий, а также изменения мыслительной деятельности. Остановимся на проявлении актуальной для заболевания симптоматики несколько подробнее.
- Хроническая усталость. Этот симптом чаще всего сопутствует рассеянному склерозу. Как правило, наиболее выраженный характер усталость обретает со второй половины дня. Для состояния больного в этом случае актуальна мышечная слабость, нарастающая в проявлении, вялость, сонливость, а также умственное переутомление.
- Повышенная чувствительность в адрес воздействующего тепла. В большинстве случаев выявления заболевания, о котором идет речь, у больных отмечается этот симптом. Реакция в этом случае возникает при перегревании, к примеру, в горячем душе, а это, в свою очередь, провоцирует возникновение симптоматики, свойственной в целом заболеванию, или ее обострение.
- Мышечные спазмы. Этот симптом является не только довольно распространенным в клинике рассеянного склероза, но и нередко сопутствует инвалидизации. Спазмированию, как правило, подвергаются мышцы верхних и нижних конечностей, в результате чего утрачивается возможность адекватного управления ими.
- Интеллектуальные нарушения. Ведение умственной деятельности, а точнее нарушения, сопутствующие этому процессу – проблема, актуальная для больных порядка в 50% случаев рассеянного склероза. Преимущественно проявляются такие проблемы в общей заторможенности мышления и в постепенном снижении возможности запоминания и концентрации внимания. Что примечательно, порядка в 10% случаев указанные симптомы при рассеянном склерозе проявляются в выраженном варианте, за счет чего возникают серьезные ограничения относительно способности больных к выполнению тех или иных задач, выполняемых в повседневной жизни.
- Головокружение. Зачастую больные сталкиваются с головокружениями, а также с состоянием общей неустойчивости. В некоторых случаях появляется иллюзия движения самого больного или того, что он видит (движение идет «по кругу»), состояние определяется как «вертиго». Указанная симптоматика в этом случае непосредственным образом связана с поражением нервных путей, за счет которых обеспечиваются координация ряда импульсов (зрительные и пр.), следующих к мозгу. Помимо этого они необходимы для поддержки равновесия, что и объясняет при поражении нервов проявление симптомов.
- Нарушения зрения. Это проявление достаточно распространено в качестве одного из вариантов симптоматики рассеянного склероза. Что примечательно, одна из разновидностей глазной патологии, которой в частности является неврит глазного нерва, диагностируется в 55% случаев течения рассеянного склероза. Следует отметить, что нарушения зрения, возникающие при этом заболевании, в большинстве своем не приводят к развитию слепоты.
- Нарушения глотания, речи. Нарушения глотания – довольно частый симптом у больных рассеянным склерозом, помимо этого ему нередко сопутствуют и нарушения речи. Объясняется это тем, что повреждению подверглись те нервы, которые принимают непосредственное участие в процессе выполнения указанных функций.
- Необычные ощущения. Этот симптом также достаточно часто встречается у больных рассеянным склерозом. Заключаются такие ощущения в появлении ощущений типа «появления мурашек», жжения, зуда, онемения, покалывания, «летучих болей». И хотя в некоторой мере эти проявления вызывают определенные беспокойства и сложности для больного, но ни угрозы для жизни, ни для последующей инвалидности они для него не определяют. Более того, их можно определенным образом контролировать и устранять за счет реализации методов соответствующей терапии в их адрес.
- Тремор. Этот симптом при рассеянном склерозе появляется достаточно часто, причем его возникновение может серьезным образом усложнять жизнь больного человека. Кроме того, дрожание (чем, по сути, является тремор) конечностей или туловища в результате сопутствующих мышечных сокращений, лечению поддается довольно трудно.
- Нарушение походки. Данный симптом также является одним из наиболее распространенных для больных рассеянным склерозом. Причина нарушения походки связана преимущественным образом с появлением мышечной слабости или со спазмом мышц, хотя трудности при ходьбе также могут быть спровоцированы и онемением ступней или нарушением равновесия.
Повторим и ранее отмеченные симптомы: нарушения мочеиспускания, которые, например, могут заключаться в недержании мочи или в ее задержке; нарушения в работе кишечника (недержание кала, или, наоборот, запоры); эмоциональные нарушения, возникающие на фоне той симптоматики, которая актуальна для рассеянного склероза (изменчивость настроений, состояние эйфории (неуместного веселья), чрезмерная тревожность, депрессия). Также можно выделить и такие нарушения, актуальные для рассеянного склероза, как судорожные припадки и нарушения дыхательных функций, головные боли, одышка и снижение слуха, хотя они в целом проявляются значительно реже.

Особенности течения рассеянного склероза
Заболевание, рассматриваемое нами, является хроническим, а потому свойственные ему особенности течения заключаются в чередовании периодов обострения и ремиссий. Обострение в частности сопровождается ухудшением возникающей обычно симптоматики, а также присоединением новых ее проявлений. Ремиссия, соответственно, характеризуется частичным или полным исчезновением симптомов.
Что касается длительности каждого из периодов, равно как и частоты возникновения каждого из них, то здесь все, опять же, строго индивидуально. Зачастую длительность обострения составляет период в рамках нескольких дней либо недель, затем наступает ремиссия. Ранние этапы в развитии рассеянного склероза характеризуются, как правило, интервалом в чередовании периодов от 1 до 3 лет. Прогрессирование заболевания приводит к сокращению времени между обострениями/ремиссиями.
В целом же предсказать особенности течения рассеянного склероза в каждом конкретном случае невозможно. Тем ни менее чем раньше приступить к лечению этого заболевания, тем меньшую выраженность будут в нем обретать симптомы, тем, соответственно, реже оно будет обостряться.
Диагностирование
Для диагностирования рассеянного склероза применяются инструментальные методы, потому как специфической симптоматикой, на основе которой это можно сделать, это заболевание не располагает. В числе методов диагностики используются следующие:
- Ядерно-магнитный резонанс (сокр. ЯМР), с помощью информации по которому врачом может быть произведено выявление характерных рубцов (бляшек), сосредоточенных в рамках спинного и/или головного мозга. Следует отметить, что те изменения, которые возникают в мозге на фоне воздействия процессов, актуальных для рассеянного склероза, возникают и при некоторых других видах заболеваний, соответственно, выявление при ЯМР рубцов вовсе не является окончательным поводом для постановки этого диагноза. Отсутствующие изменения в спинном и/или головном мозге при ЯМР не являются также основанием и для опровержения диагноза рассеянный склероз.
- Вызванные потенциалы. С помощью этого метода становится возможной регистрация электрических импульсов, посыл которых осуществляет мозг в качестве ответа на производимую стимуляцию тех или иных органов чувств (слух, зрение и пр.). При выявлении нарушений в процессе передачи импульсов есть основания предполагать, что в конкретном участке миелин подвергся соответствующему разрушению.
- Спинномозговая пункция (анализ спинномозговой жидкости). В данном случае имеется возможность выявления изменения уровня в ней эритроцитов (в частности интересует повышение их числа) и наличия особого типа антител, чье воздействие направлено на разрушение миелина.
Важным моментом в диагностике является то, что постановка диагноза рассеянный склероз целесообразна лишь в том случае, если в ЦНС (а именно в спинном или/и в головном мозге) было выявлено хотя бы два очага, свидетельствующих о поражении. По этой причине для уточнения данного диагноза необходимо время (в рамках от года, а иногда и больше).
Лечение
Методов лечения, с помощью которых производится лечение рассеянного склероза, сейчас не существует. Между тем, применение определенных методов терапии определяет возможность снижения частоты проявлений заболевания и их тяжесть. Помимо этого, ряд препаратов также способствует снижению темпов прогрессирования некоторых типов течения рассеянного склероза.
Препараты, способствующие изменению течения заболевания
- препараты группы стероидных гормонов – данного типа препараты применяются при обострениях течения рассеянного склероза, их применение позволяет снизить длительность периода его обострения;
- иммуномодуляторы – с их помощью обеспечивается ослабление симптоматики, характерной для рассеянного склероза, увеличивается временной промежуток обострений;
- иммуносупрессоры (препараты, подавляющие иммунитет) – их использование диктуется необходимостью влияния на иммунную систему, повреждающую миелин в рамках периодов обострения заболевания.
Симптоматическое лечение
- Слабость . Во избежание ее появления необходимо избегать фактора, обуславливающего перегрев (длительное нахождение под солнцем, а также в помещениях с повышенной температурой, таких как парилки, бани и пр.). Для устранения слабости может быть порекомендован Флуоксетин, Амантадин и др. Использование Флуокстина целесообразно в особенности в том случае, если у больного помимо слабости развилась депрессия.
- Мышечные спазмы, боль . Зачастую боли при рассеянном склерозе если и появляются, то по причине мышечного спазма, в результате которого мышца подвергается постоянному сокращению. Для расслабления мышц, а также для устранения спазма используются такие препараты как Тизанидин, Габапентин, Диазепам и другие. Боль также может обуславливаться нарушением в процессе передачи вдоль волокон нервного импульса или его искажением. Выраженные боли могут быть устранены нестероидными противовоспалительными препаратами типа Ибупрофен, Диклофенак и др. Помимо этого врачом могут быть порекомендованы даже наркотические анальгетики для этой цели (Омнопон, Морфин и другие). Возникающая боль при рассеянном склерозе устраняется и препаратами противосудорожного действия (Фенитоин, Карбамазепин и т.д.).
- Депрессия. И депрессия, и проявления, связанные с изменением настроения и пр. при рассеянном склерозе, как мы уже отметили, возникают на фоне этого заболевания. В этом случае применяются антидепрессанты.
Прогноз
Особенности начальных проявлений, равно как и последующего течения рассеянного склероза в каждом из случаев соответствуют одному из вариантов развития. Наиболее типичный случай заболевания указывает на начало, проявляющееся в виде серии приступов, вслед за которыми отмечается ремиссия (частичная или полная), в рамках которой симптоматика затихает для последующего повторного возникновения через определенное время. Данный тип проявления заболевания и чередования периодов определяется как ремитирующий рассеянный склероз.
Для первичной прогрессирующей формы рассматриваемого заболевания характерным является проявление ухудшений симптоматики в постепенном виде, ремиссии невыраженные, хотя не исключается возможность возникновения периодов временной стабилизации состояния или незначительного его улучшения.
Для вторичного рассеянного склероза характерным является начало аналогичное ремитирующей форме при последующем переходе к форме прогрессирующей. Достаточно редко течение заболевания соответствует прогрессирующе-ремитирующей форме, что определяет изначальное прогрессирующее его течение, периодически усугубляемое за счет появления острых приступов.
Три перечисленных последними варианта течения в некоторых случаях объединяют под общее определение – хронически прогрессирующий рассеянный склероз.
Порядка 20% пациентов сталкиваются с доброкачественной формой рассеянного склероза, течение которого характеризуется незначительным прогрессированием симптоматики после появления первичного приступа заболевания либо и вовсе отсутствием прогрессирования. Это позволяет пациентам в полной мере сохранять трудоспособность. Немало больных, к сожалению, сталкивается и со злокачественной формой течения заболевания, в результате чего ухудшение состояния происходит неуклонно и быстро, приводя впоследствии к выраженной инвалидизации, а иногда и к летальному исходу.
В случае появления симптоматики, актуальной для рассеянного склероза, необходимо обратиться к неврологу.
Рассеянный склероз представляет собой заболевание, для которого характерна хроническая форма проявления.
Особенность такой болезни в том, что она связана со сбоем в работе иммунной системы, в результате чего поражаются спинной и головной мозг.
Болезнь проявляется в виде нарушений, связанных с координацией, зрением, чувствительностью.
Это все вызвано тем, что происходит в организме такой процесс как демиелинизация нервных волокон, а именно оголение их от миелина.
Заболевание относится к числу аутоиммунных заболеваний, при которых нарушается работа иммунной системы. Ее главная цель становится «ошибочной» и вместо чужеродных клеток и бактерий она направляет свое действие на свои, собственные.
Основная суть данного заболевания — это формирование участков склеротической ткани или рубцов в областях спинного и головного мозга.
В результате такого явления все электрические импульсы, проходя через эти преграды, либо подавляются, либо  искажается их характер.
искажается их характер.
В итоге это приводит к неспособности мозга контролировать и координировать весь процесс, то есть качественно выполнять отправку и принятие поступающею информации от всего организма.
Первый признак рассеянного склероза проявляется в возрасте 20-30 лет . Но бывают случаи, когда рассеянный склероз проявляется как в более старшем возрасте, так и у детей.
Признаки рассеянного склероза у женщин проявляются чаще, чем у мужчин. И для него характерны страны северной Европы, а вот в государствах с тропическим климатом эта болезнь является редким явлением.
Типы заболевания
В зависимости от типа рассеянного склероза и его особенностей можно прогнозировать сложность протекания заболевания, а также реакцию на методы лечения.
Различают следующие виды:
- Первично-прогрессирующий – характерное постоянное ухудшение состояния. Приступы могут быть слабо или не выраженными. Симптомами являются проблемы, связанные с ходьбой, речью, зрением, мочеиспусканием, опорожнением,
- Рецидивирующе-ремиттирующий – проявляется в 20-ем возрасте. Приступы происходят периодично. Симптомы проявления постоянно меняются, но в основном проявляются в виде болей в глазах, ногах, головокружение, нарушение баланса, координации, мышления, депрессия,
- Вторично-прогрессирующий – развивается после рецидивирующе-ремиттирующего, который имел место на протяжении многих лет. Для этого типа характерное стабильное наступление без рецедивов и ремиссий. К симптомам относят значительное увеличение слабости и нарушение координации, мышцы ног становятся жесткими и плотными, появляются значительные изменения в работе кишечника и мочевого пузыря, наступает быстро усталость, усиливается депрессивное состояние, проблематичность мышления,
- Прогрессивно-рецидивирующий – является менее распространенным видом. Для него характерны периодические приступы, сохранность симптомов, которые между рецедивами усиливаются. К симптоматике относят аналогичные нарушения в работе двигательного аппарата, кишечника, мочевого пузыря, зрительной функции, чувствительности, координации, депрессивного состояния и т.д.
Почему возникает расстройство
Точных причин, которые бы провоцировали развитие рассеянного склероза, еще не выявлено. Но несмотря на это, существуют теории, которые касаются развития данного заболевания.
К ним относят:
- отсутствие наследственного характера, но фактор риска развития присутствует при наличии такого диагноза у близких родственников;
- способствовать появлению этого заболевания может вирусная инфекция;
- недостаток витамина D — может привести к снижению защитной реакции организма к рассеянному склерозу;
- аутоиммунная реакция – представляет собой процесс разрушения миелина, при котором организм ошибочно пытается бороться против собственных клеток;
- неправильное питание;
- сильные частые стрессы могут выступить в качестве пусковых механизмов развития этого заболевания;
- хроническая интоксикация;
- черепно-мозговые травмы.
Основные симптомы и признаки
 Протекание заболевания для каждого пациента является индивидуальным явлением.
Протекание заболевания для каждого пациента является индивидуальным явлением.
Для одних проявление может быть достаточно бурным, а для других – и вовсе не заметным на протяжении длительного периода.
К основным симптомам проявления рассеянного склероза относятся:
- чувство покалывания, онемения;
- двоение в глазах;
- слабость в конечностях;
- снижение зрения;
- нарушение координации;
- «несвязанная» речь;
- невропатические расстройства, которые влекут за собой проблемы с мочеиспусканием;
- психопатические изменения – проявляется в виде раздражительности, вялости, апатии, депрессии.
Для удобства все симптомы склероза подразделяют на группы:
- Первичные – для них характерны симптомы, которые являются результатом демиелинизации, в основе которой лежит процесс нарушения проводимости импульсов по нервным волокнам. К ним относят: тремор, слабость в мышцах, нарушения зрения, работы кишечника, мочевого пузыря, равновесия, паралич.
- Вторичные – представляют собой следствие первичной группы. Например, из-за паралича следуют пролежни, опрелости и т.д. Эти симптомы могут быть излечены, либо применена к ним методика предупреждения,
- Третичные – для данной группы характерны симптомы психологического масштаба. Например, депрессия.
 О том какое приведет к результату вы можете узнать в нашем материале.
О том какое приведет к результату вы можете узнать в нашем материале.
Многие нарушения нервной системы сопровождает синдром паркинсонизма. о методах профилактики, лечения и симптоматике синдрома.
Особенности лечения
Полноценных методов, которые бы гарантировали сто процентное излечение от рассеянного склероза, сегодня не существует.
Выделяют лишь те мероприятия, которые помогают справиться с обострением, предупредить его возникновение либо ослабить силу проявления.
Профессиональный подход к лечению рассеянного склероза должен основываться на следующих признаках:
- Индивидуальный подход . Определяется стадия болезни в конкретный момент, особенность ее протекания,
- Обследование в динамике . К их числу относят: МРТ головного и спинного мозга, иммунологический анализ крови, методы электрофизиологические, психотерапевтические,
- Постоянный контроль у ряда специалистов (невропатолог, иммунолог, электрофизиолог, нейропсихолог, уролог, нейроофтальмолог).
Основные задачи лечения:
- купировать обострение;
- стимуляция компенсаторно-приспособительных механизмов;
- не допустить развитие новых обострений, снизить их силу;
- подбор мероприятий, которые помогут больному приспособиться к имеющимся последствиям.
Виды препаратов, которые применяются при лечении рассеянного склероза:

Профилактические меры
Профилактика рассеянного склероза представляет собой комплекс мероприятий, которые направлены на устранение провоцирующих факторов и предотвращение рецидивов.
В качестве составляющих элементов являются:
- Выполнение противорецидивного лечения . Оно должно иметь регулярный характер, независимо от того проявляется или нет болезнь,
- Исключение из рациона горячей пищи, избегание любых тепловых процедур, даже горячей воды . Выполнение данной рекомендации позволит предотвратить появление новых симптомов,
- Максимальная защита (профилактика) от вирусных инфекций,
- Диета , обязательными элементами которой является полиненасыщенные жирные кислоты Омега-3, свежие фрукты, овощи,
- Лечебная гимнастика – умеренные нагрузки стимулируют обмен веществ, создаются условия для восстановления поврежденных тканей,
- Максимальное спокойствие, избегание стрессов, конфликтов .
 Таким образом, рассеянный склероз является достаточно опасным заболеванием, которое может привести к инвалидности при отсутствии лечения.
Таким образом, рассеянный склероз является достаточно опасным заболеванием, которое может привести к инвалидности при отсутствии лечения.
Несмотря на неопределенную природу происхождения данной болезни, существуют вполне адекватные методы лечения.
Благодаря правильному подходу, есть возможность ослабить или вообще избежать обострений на протяжении длительного периода.
Желание жить, бороться, преодолевать трудности, избегать провоцирующих факторов – вот настоящий залог успешного преодоления болезни.
Рассеянный склероз - это хроническое неврологическое заболевание, в основе которого лежит демиелинизация нервных волокон. Эта болезнь встречается среди людей достаточно часто, однако, ее распространенность по земному шару не равномерна. Так, наибольший процент заболеваемости регистрируется в странах США, Канады, Европы, а наименьший в странах Африки и Азии. Считается, что наиболее подвержены риску возникновения заболевания представители европеоидной расы. Болезнь возникает в возрасте 16-40 лет, пик заболеваемости припадает на тридцать лет. В структуре заболеваемости преобладают женщины.
Часто люди называют забывчивость, рассеянность, особенно у пожилых людей «старческим склерозом». Но эти явления на самом деле не имеют ничего общего с болезнью под названием «рассеянный склероз». Это тяжелое заболевание, которое часто приводит к инвалидизации.
Причины развития заболевания

Основной единицей нервной системы является нейрон, который состоит из ядра, тела и его отростков (дендритов и аксона). Дендриты - это мелкие, разветвленные отростки. Аксон - это длинный отросток, с помощью которого осуществляется передача нервного импульса собственно от нейрона к исполнительному органу. Аксон, в отличие от дендрита, покрыт миелиновой оболочкой. От целостности миелиновой оболочки будет зависеть качество проведения нервного импульса. При рассеянном склерозе повреждается именно эта оболочка, в результате чего пораженный нерв не способен выполнять полноценно свою функцию.

Почему же это происходит? Рассеянный склероз относят к группе аутоиммунных заболеваний . То есть иммунная система воспринимает те или иные клетки организма чужеродными (подобно злокачественным клеткам, вирусам, бактериям) и начинает бороться с ними. Так, при рассеянном склерозе Т-лимфоциты через гематоэнцефалический барьер проникают в мозг, где атакуют белок миелина.
В результате разрушения миелина (демиелинизации) на поверхности нервного волокна возникают склеротические бляшки. Располагаются бляшки в белом веществе абсолютно в любом участке головного или спинного мозга, но гораздо чаще в перивентрикулярном пространстве больших полушарий, стволе, мозжечке, перекресте зрительного нерва, несколько реже в области подкорковых структур и гипоталамусе. У больного могут одновременно существовать бляшки, находящиеся на разных стадиях своего развития. Так, во время рецидива заболевания процессы демиелинизации усиливаются, образуются новые бляшки.

Причина возникновения рассеянного склероза все еще остается невыясненной. Считается, что предпосылкой для формирования заболевания являются особенности набора генов, контролирующих иммунный ответ. Уже на этот фактор накладываются всевозможные внешние причины, что в итоге и приводит к развитию недуга. К внешним факторам, провоцирующим развитие заболевания, относят:

- Глазодвигательные расстройства ( , двоение в глазах, вертикальный нистагм);
- Неврит лицевого нерва (проявляется периферическим парезом мышц лица);
- Пирамидные нарушения (парезы конечностей, повышение сухожильных рефлексов, появление патологических рефлексов);
- Мозжечковые нарушения (пошатывание во время ходьбы, атаксия, интенционный тремор (дрожание при целенаправленных движениях), горизонтальный нистагм, скандированная речь, изменение почерка);
- Расстройства чувствительности (онемение, покалывание кожи);
- Нарушение функций тазовых органов (нарушение мочеиспускания, реже дефекации);
- Невротические расстройства (быстрая утомляемость, эмоциональная лабильность, депрессивные состояния, эйфория, апатия, интеллектуальные нарушения);
- Эпилептические припадки.

При рассеянном склерозе возникает симптомокомплекс, который в медицине получил название синдрома «горячей ванны». Когда во время принятия ванны, состояние пациента ухудшается. Возникновение этого синдрома объясняется повышенной чувствительностью нервного волокна, лишенного миелина, к воздействию факторов внешней среды. Также выделяют синдром «непостоянства клинических симптомов», когда выраженность симптомов меняется не только на протяжении месяцев, но даже в течение суток.
Синдром «клинической диссоциации» характеризуется несоответствием выраженности симптомов результатам неврологического осмотра. Например, при наличии острого снижения зрения и даже полной слепоты может наблюдаться нормальное, неизмененное глазное дно.
В большинстве случаев у больных наблюдаются симптомы поражения, как головного, так и спинного мозга. Подобная клиническая картина получила название цереброспинальной формы рассеянного склероза. Если у пациента преобладают признаки поражения спинного мозга, говорят о спинальной форме заболевания, а признаки поражения мозжечка, столба мозга, зрительных нервов - о церебральной форме.

Приблизительно у 90% больных болезнь имеет волнообразное течение. Это значит, что периоды обострения сменяются ремиссиями. Однако спустя семь-десять лет болезни развивается вторичное прогрессирование, когда состояние начинает ухудшаться. В 5-10% случаев заболевание характеризуется первично прогрессирующим течением.
Диагностика
Инструментальные методы исследования позволяют определить очаги демиелинизации в белом веществе мозга. Наиболее оптимальным является метод головного и спинного мозга, с помощью которого можно определить локализацию и размеры склеротических очагов, а также их изменение со временем.

Кроме того, пациентам проводят МРТ мозга с введением контрастного вещества на основе гадолиния. Этот метод позволяет верифицировать степень зрелости склеротических очагов: активное накопление вещества происходит в свежих очагах. МРТ мозга с контрастированием позволяет установить степень активности патологического процесса.
Для диагностики рассеянного склероза проводят исследование крови на наличие повышенного титра антител к нейроспецифичным белкам, в частности к миелину.
Приблизительно у 90% людей с рассеянным склерозом при исследовании спинномозговой жидкости выявляются олигоклональные иммуноглобулины. Но нельзя забывать, что появление этих маркеров наблюдается и при других заболеваниях нервной системы.
Этиотропное лечение рассеянного склероза все еще не разработано. Поэтому главным направлением в борьбе с недугом является патогенетическая терапия. Выделяют два направления патогенетической терапии: лечение обострения заболевания и торможение прогрессирования рассеянного склероза. Лечебная тактика должна разрабатываться с учетом особенностей клинического течения, активности патологического процесса.

В случае обострения заболевания больным назначают глюкокортикостероиды. Сначала проводят пульс-терапию метилпреднизолоном - вводят внутривенно капельно по 500-1000 мг препарата в сутки на 400 мл физраствора. После достижения положительного результата, обычно это происходит на пятые-седьмые сутки, переходят на прием таблетированных кортикостероидов, в частности, преднизолона.
Для подавления активности иммунной системы используют препараты из группы цитостатиков: циклофосфамид, циклоспорин, азатиоприн. Прием этих медикаментов уменьшает тяжесть обострений, а также замедляет прогрессирование заболевания.
Новым направлением в терапии заболевания является применение препаратов бета-интерферона: ребиф, бетаферон. Эти лекарственные средства оказывают противовоспалительное, иммуномодулирующее, а также противовирусное действия. Бета-интерфероны назначают по 6-12 млн МЕ через день длительным непрерывным курсом. Также в терапии рассеянного склероза используют такие современные препараты как: Копаксон (глатирамера ацетат), цитостатик Митоксантрон, а также препарат моноклональных антител Натализумаб (Тизабри).
Эти лекарственные средства уменьшают количество и выраженность обострений, удлиняют период ремиссии, замедляют прогрессирование патологического процесса.

Симптоматическое лечение применяется с целью облегчения конкретных симптомов заболевания. Могут быть использованы следующие препараты:
- Мидокалм, сирдалуд - снижают мышечный тонус при центральных парезах;
- Прозерин, галантамин - при расстройстве мочеиспускания;
- Сибазон, феназепам - уменьшают тремор, а также невротические симптомы;













